Die Nachteile einer Wurzelbehandlung reichen von zeitlichem Aufwand über Behandlungsrisiken bis zur möglichen Schwächung der Zahnsubstanz. Wer sich für den Zahnerhalt entscheidet, sollte die Schattenseiten genauso kennen wie die Vorteile.
Eine Wurzelkanalbehandlung gilt als bewährtes Verfahren, um einen entzündeten oder abgestorbenen Zahn zu retten. Trotzdem ist der Eingriff kein Routineakt ohne Konsequenzen. Wer in der Sprechstunde sitzt und vor der Entscheidung steht, fragt selten nach den Erfolgsquoten. Häufiger wollen Patienten wissen, was hinterher schiefgehen kann.
Die folgenden Abschnitte beleuchten genau diese Seite. Sie zeigen, welche Belastungen während und nach der Behandlung entstehen können, welche biologischen Veränderungen am Zahn ablaufen und in welchen Situationen sich die Frage nach Alternativen ernsthaft stellt. Der Beitrag richtet sich an alle, die eine fundierte Entscheidung treffen möchten.
Ein Hinweis vorab. Die Nachteile bedeuten nicht, dass eine Wurzelbehandlung grundsätzlich kritisch zu sehen ist. Sie zeigen lediglich, wo die Grenzen liegen.
Was sind die häufigsten Nachteile einer Wurzelbehandlung?
Die Nachteile einer Wurzelbehandlung lassen sich in drei Gruppen einteilen. Erstens biologische Folgen am Zahn selbst. Zweitens das Risiko, dass die Behandlung nicht den gewünschten Erfolg bringt. Drittens praktische Aspekte wie Zeit, Kosten und Belastung des Patienten.
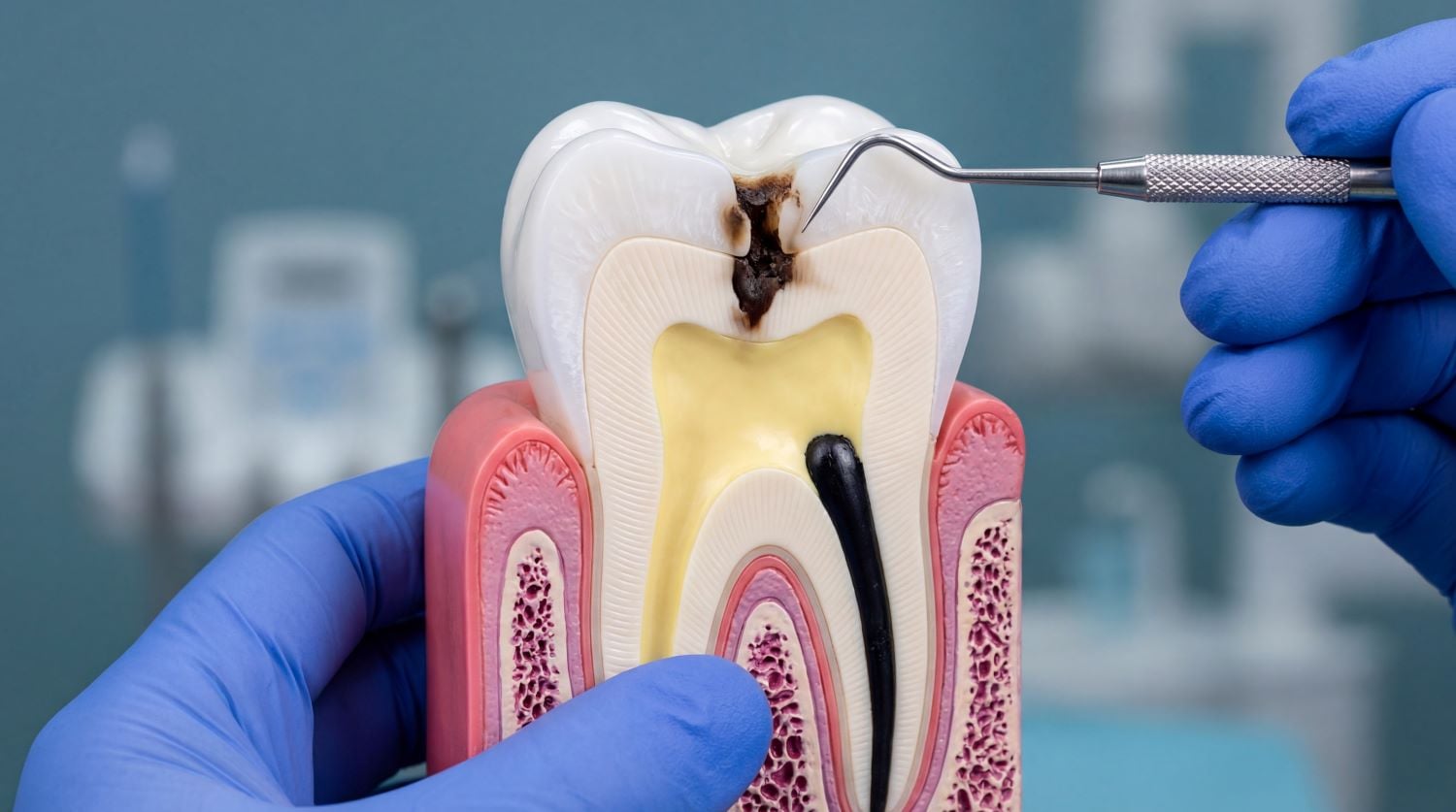
Zur ersten Gruppe gehört der Verlust der Vitalität. Ein wurzelbehandelter Zahn ist tot. Er wird nicht mehr durchblutet und nicht mehr von Nerven versorgt. Die Folge ist eine reduzierte Reaktionsfähigkeit auf Reize wie Temperatur oder Druck. Karies an einem solchen Zahn schmerzt nicht, sie wird oft erst spät bemerkt.
Auffällig oft fragen Patienten, ob der Zahn dann überhaupt noch ein richtiger Zahn sei. Die ehrliche Antwort lautet. Mechanisch ja, biologisch nur eingeschränkt. Diese Einschränkung hat Folgen, die sich erst Jahre später zeigen.
Wie hoch ist das Risiko, dass die Behandlung scheitert?
Die Erfolgsquote einer ersten Wurzelbehandlung liegt nach Daten der European Society of Endodontology zwischen 86 und 93 Prozent über einen Beobachtungszeitraum von zwei bis fünf Jahren. Bei einer Revision, also einer zweiten Behandlung am selben Zahn, sinkt diese Quote auf etwa 70 bis 80 Prozent. Diese Zahlen klingen hoch. Sie bedeuten aber auch, dass jeder zehnte bis siebte Zahn nach dem Eingriff Probleme macht.
Misserfolge zeigen sich oft erst spät. Manchmal Jahre nach der Behandlung. Eine Restentzündung am Wurzelende, in der Fachsprache apikale Parodontitis genannt, kann sich unbemerkt entwickeln und nur im Röntgenbild auffallen. Sie verursacht selten starke Schmerzen, kann aber Knochengewebe abbauen und am Ende doch zum Zahnverlust führen.
Warum wird der Zahn nach der Wurzelbehandlung brüchiger?
Ein wurzelbehandelter Zahn verliert an Stabilität. Das liegt an zwei Faktoren. Erstens entfernt der Behandler beim Eröffnen des Zahns und beim Aufbereiten der Wurzelkanäle viel Zahnhartsubstanz. Zweitens wird der Zahn nicht mehr von innen mit Flüssigkeit versorgt, das Dentin trocknet allmählich aus und verliert an Elastizität.
Studien aus dem Bereich der restaurativen Zahnmedizin zeigen, dass die Bruchfestigkeit eines wurzelbehandelten Backenzahns ohne Überkronung deutlich reduziert ist. Im Seitenzahnbereich empfehlen Fachgesellschaften wie die Deutsche Gesellschaft für Endodontologie und zahnärztliche Traumatologie deshalb in vielen Fällen eine Überkronung. Diese zusätzliche Versorgung verlängert die Behandlung, erhöht die Kosten und verlangt eine weitere Reduktion der Zahnsubstanz.
Welche Risiken und Komplikationen sind möglich?
Jede Wurzelbehandlung ist ein chirurgischer Eingriff im Miniaturformat. Die Wurzelkanäle eines Backenzahns haben oft einen Durchmesser von weniger als 0,3 Millimetern und verlaufen gekrümmt. Diese anatomischen Verhältnisse machen den Eingriff anspruchsvoll und fehleranfällig. Selbst erfahrene Endodontologen stoßen an Grenzen.
Zu den möglichen Komplikationen zählen Instrumentenfrakturen, also abgebrochene Feilen im Kanal. Sie lassen sich nicht immer entfernen und können den Behandlungserfolg beeinträchtigen. Eine Perforation, also das versehentliche Durchstoßen der Wurzelwand, ist eine weitere Gefahr. Sie erfordert besondere Versorgung und kann die Prognose des Zahns deutlich verschlechtern.
Welche Nebenwirkungen treten direkt nach der Behandlung auf?
Nach dem Eingriff klagen viele Patienten über Druckempfindlichkeit beim Aufbeißen. Dieser Beschwerdezustand kann mehrere Tage anhalten, in seltenen Fällen sogar Wochen. Die Ursache liegt in der mechanischen Reizung des umliegenden Gewebes während der Aufbereitung der Kanäle.
Eine seltenere Nebenwirkung ist die sogenannte Flare-up-Reaktion. Dabei kommt es nach der ersten Sitzung zu einer plötzlichen Schwellung und starken Schmerzen. Studien beziffern die Häufigkeit auf etwa 1,5 bis 5,5 Prozent aller Wurzelbehandlungen. Die Reaktion entsteht meist durch eine akute Entzündungsreaktion und bedarf häufig einer zusätzlichen Sitzung mit Antibiotikagabe.
Hinzu kommen Beschwerden, die nicht direkt vom Zahn ausgehen. Lange Mundöffnung führt zu Kieferschmerzen. Die Anästhesie kann Taubheitsgefühle hinterlassen. Manche Patienten berichten von vorübergehender Empfindlichkeit der Nachbarzähne.
Wie häufig kommt es zu Verfärbungen des Zahns?
Ein häufig unterschätzter Nachteil ist die Verfärbung wurzelbehandelter Zähne. Sie tritt vor allem bei Frontzähnen auf und entwickelt sich oft erst Monate oder Jahre nach dem Eingriff. Die Ursache sind Blutbestandteile, die ins Dentin eindringen, oder Reste des Füllmaterials, die einen dunklen Schimmer durchscheinen lassen.
Bei sichtbaren Frontzähnen ist diese Verfärbung ein deutliches ästhetisches Problem. Sie lässt sich mit einer internen Bleichbehandlung oder einer Verblendung, etwa einem Veneer oder einer Krone, korrigieren. Beide Maßnahmen bedeuten zusätzliche Termine und Kosten. Bei seitlich gelegenen Zähnen spielt das Phänomen meist keine Rolle.
Wann zeigen sich Nachteile erst langfristig?
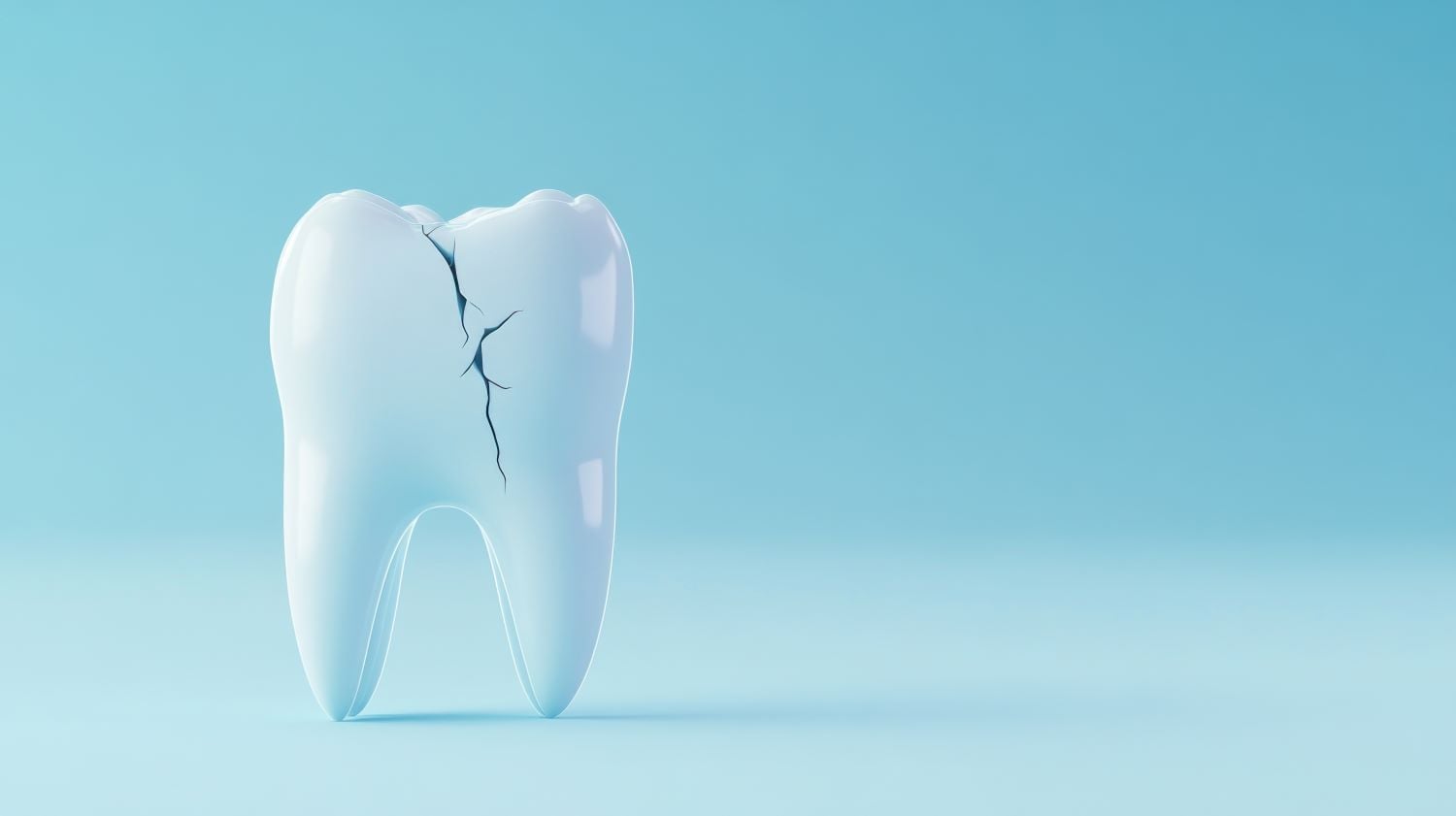
Manche Probleme einer Wurzelbehandlung treten unmittelbar auf. Andere zeigen sich erst nach Jahren. Dazu gehört der bereits erwähnte Bruch des Zahns. Eine vertikale Wurzelfraktur, also ein Riss entlang der Wurzel, ist meist nicht reparabel. Der Zahn muss entfernt werden.
Auch die Wahrscheinlichkeit einer Reinfektion steigt mit der Zeit. Bakterien können durch undichte Füllungen, Karies an der Versorgungsgrenze oder Risse in der Krone in den Wurzelkanal zurückwandern. Wer die Versorgung des wurzelbehandelten Zahns vernachlässigt, riskiert nach Jahren eine neue Entzündung.
Was passiert, wenn die Wurzelbehandlung nicht hält?
Hält die Wurzelbehandlung nicht, stehen drei Optionen zur Verfügung. Erstens eine Revision der Behandlung. Dabei wird die alte Wurzelfüllung entfernt und der Kanal erneut gereinigt und gefüllt. Diese Behandlung ist technisch anspruchsvoller als die Erstbehandlung und hat eine geringere Erfolgsquote.
Zweitens eine Wurzelspitzenresektion. Bei diesem chirurgischen Eingriff wird die entzündete Wurzelspitze über einen Zugang durch das Zahnfleisch entfernt. Die Erfolgsquote liegt bei modernen Verfahren mit Mikroskop bei etwa 90 Prozent, ohne mikrochirurgische Technik deutlich darunter.
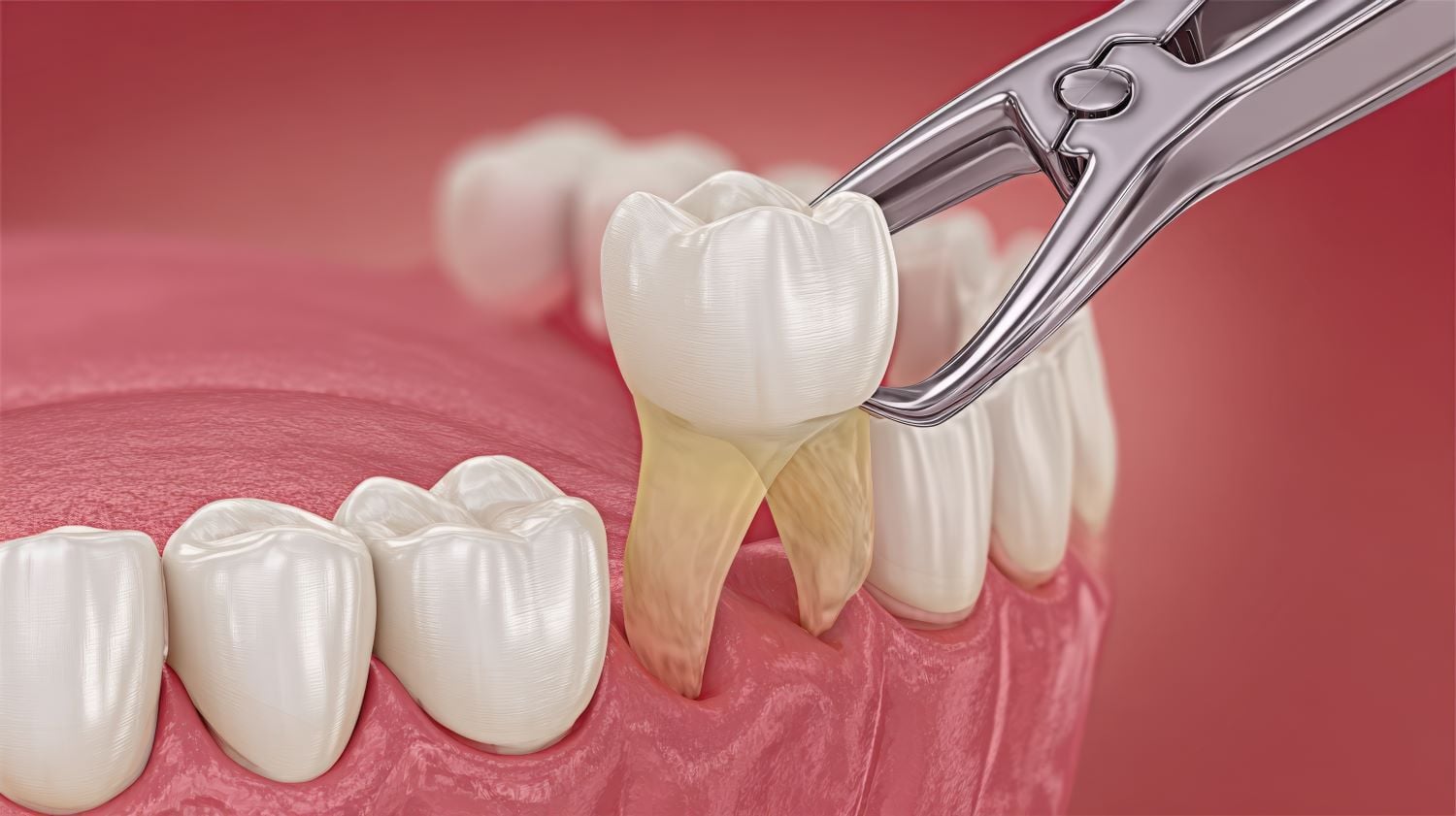
Drittens die Extraktion. Wenn die ersten beiden Optionen nicht in Frage kommen oder gescheitert sind, muss der Zahn entfernt werden. Anschließend stellt sich die Frage nach einer Brücke, einem Implantat oder einer herausnehmbaren Versorgung. Jede dieser Lösungen bringt eigene Kosten und Nachteile mit sich.
Welche Rolle spielt der Zustand des Zahns vor der Behandlung?
Der Erfolg einer Wurzelbehandlung hängt stark vom Ausgangsbefund ab. Ein Zahn mit weit fortgeschrittener Karies, tiefem Substanzdefekt oder bereits geschwächten Wänden hat von vornherein eine schlechtere Prognose. In solchen Fällen kann die Wurzelbehandlung medizinisch erfolgreich sein, der Zahn aber trotzdem mechanisch versagen.
Verbreitet ist die Annahme, dass eine Wurzelbehandlung immer der bessere Weg ist als das Ziehen. Das gilt allerdings nur, wenn nach dem Eingriff eine stabile und langlebige Versorgung möglich ist. Bei stark zerstörten Zähnen ist die Extraktion mit anschließendem Implantat oft die nachhaltigere Lösung.
Welche Alternativen sollten Sie kennen?
Die Alternativen zur Wurzelbehandlung sind überschaubar. Bei akuter Entzündung des Zahnnervs bleiben zwei Wege. Entweder der Zahnerhalt durch die endodontische Behandlung oder die Entfernung des Zahns. Eine bloße Schmerzbehandlung ohne Entfernung des entzündeten Gewebes löst das Problem nicht.
Im Frühstadium einer Pulpaentzündung gibt es ein weiteres Verfahren, die Vitalerhaltung. Dabei wird nur ein Teil des Zahnmarks entfernt, der gesunde Rest bleibt erhalten. Diese Methode, Pulpotomie genannt, kommt in Frage, wenn der Nerv noch nicht abgestorben ist und die Entzündung lokal begrenzt bleibt. Sie ist jedoch nicht in allen Situationen anwendbar.
Wann ist ein Implantat die bessere Wahl?
Ein Implantat ist immer dann eine sinnvolle Alternative, wenn die Prognose des wurzelbehandelten Zahns ungünstig ist. Das betrifft Zähne mit ausgedehnten Substanzverlusten, mit bereits durchgeführter, aber gescheiterter Wurzelbehandlung oder mit zusätzlichen parodontalen Problemen.
Implantate haben nach Daten verschiedener Langzeitstudien eine Überlebensrate von rund 95 Prozent nach zehn Jahren. Sie sind allerdings teurer in der Erstinvestition, erfordern einen chirurgischen Eingriff und benötigen ausreichend Knochen. Ein wesentlicher Punkt. Ein Implantat ersetzt den Zahn, aber nicht das Zahnfach. Bei jüngeren Patienten ist der Erhalt des eigenen Zahns oft die bessere Lösung, weil der natürliche Knochenstoffwechsel erhalten bleibt.
Kernfakten im Überblick
| Aspekt | Wesentliches |
|---|---|
| Erfolgsquote | 86 bis 93 Prozent bei Erstbehandlung, deutlich geringer bei Revisionen |
| Bruchgefahr | Wurzelbehandelte Zähne sind spröder und benötigen häufig eine Krone |
| Behandlungsdauer | Zwei bis drei Sitzungen von je 60 bis 90 Minuten, plus Folgeversorgung |
| Kosten | Zwischen 300 und 1000 Euro für die endodontische Behandlung, zusätzlich Krone und Aufbau |
| Mögliche Komplikationen | Instrumentenbruch, Perforation, Verfärbung, Reinfektion, Flare-up |
Fazit
Die Nachteile einer Wurzelbehandlung sind real und sollten nicht beschönigt werden. Der Eingriff schwächt den Zahn biologisch und mechanisch, kostet Zeit und Geld und kann trotz aller Sorgfalt scheitern. Patienten müssen mit Druckempfindlichkeit, möglichen Verfärbungen und der Notwendigkeit einer aufwendigen Folgeversorgung rechnen.
Trotzdem bleibt der Eingriff in vielen Fällen die beste Option, um den eigenen Zahn zu erhalten. Wer die Schattenseiten kennt, kann die Entscheidung bewusster treffen und mit dem Behandler offen über Alternativen sprechen. Eine ausführliche Aufklärung über Erfolgsaussichten, Risiken und Kosten ist die Grundlage jeder verantwortbaren Therapieentscheidung. Ein Beratungsgespräch sollte deshalb nie nur die medizinische Notwendigkeit beleuchten, sondern auch die langfristigen Folgen für Zahn, Geldbeutel und Lebensqualität.
Häufig gestellte Fragen zum Thema „Nachteile Wurzelbehandlung“
Kann eine Wurzelbehandlung andere Erkrankungen im Körper auslösen?
Diese Frage taucht in der Sprechstunde regelmäßig auf, meist im Zusammenhang mit Diskussionen über sogenannte Herdtheorien. Wissenschaftliche Belege für einen direkten Zusammenhang zwischen wurzelbehandelten Zähnen und systemischen Erkrankungen wie Rheuma, Herzinfarkt oder Krebs gibt es nach aktuellem Stand der evidenzbasierten Zahnmedizin nicht. Die Deutsche Gesellschaft für Endodontologie und zahnärztliche Traumatologie sowie internationale Fachgesellschaften halten an der Empfehlung zur Wurzelbehandlung fest, sofern sie lege artis durchgeführt wird.
Anders sieht es bei unbehandelten oder schlecht gefüllten Wurzelkanälen aus. Bakterien können sich dort vermehren und Entzündungen unterhalten, die unter Umständen Auswirkungen auf den Gesamtorganismus haben. Wer Bedenken hat, sollte das Thema mit dem behandelnden Zahnarzt besprechen und gegebenenfalls eine zweite Meinung einholen.
Welche Rolle spielt die Verwendung eines Dentalmikroskops?
Die Verwendung eines Operationsmikroskops gehört in der modernen Endodontie zum Standard für anspruchsvolle Fälle, ist aber keine flächendeckende Selbstverständlichkeit. Studien zeigen, dass die mikroskopgestützte Behandlung die Erfolgsquote besonders bei schwierigen Anatomien, bei der Suche nach zusätzlichen Kanälen und bei Revisionen deutlich erhöht. Auch das Auffinden von Calciumablagerungen oder abgebrochenen Instrumenten gelingt damit zuverlässiger.
Wer einen mehrwurzeligen Backenzahn behandeln lässt, sollte gezielt nachfragen, ob die Praxis mit Mikroskop arbeitet. Die zusätzlichen Kosten lohnen sich oft, weil die Behandlung präziser verläuft und die Wahrscheinlichkeit einer späteren Revision sinkt. In vielen Praxen ist diese Leistung bereits Teil des privaten Behandlungsangebots und wird über eine Honorarvereinbarung abgerechnet.
Wie lange hält ein wurzelbehandelter Zahn im Durchschnitt?
Die Lebensdauer eines wurzelbehandelten Zahns hängt von vielen Faktoren ab. Bei optimaler Behandlung und nachfolgender Überkronung können solche Zähne mehrere Jahrzehnte halten, in manchen Fällen ein Leben lang. Größere Datenbasen aus skandinavischen Versicherungsregistern sprechen von einer Überlebenswahrscheinlichkeit von etwa 85 Prozent nach zehn Jahren, sofern eine prothetische Versorgung erfolgte.
Ohne Krone oder ohne sorgfältige Mundhygiene sinkt diese Quote deutlich. Patienten, die regelmäßig zur professionellen Zahnreinigung gehen, ihren Bissdruck kontrollieren und die Versorgung nicht überlasten, haben spürbar bessere Chancen. Wer mit den Zähnen knirscht, sollte über eine Aufbissschiene nachdenken. Ein wurzelbehandelter Zahn verträgt punktuelle Überlastung schlechter als ein vitaler Nachbar.
Was ist der Unterschied zwischen einer Wurzelbehandlung und einer Wurzelspitzenresektion?
Beide Eingriffe haben unterschiedliche Ansatzpunkte. Die Wurzelbehandlung erfolgt durch die Krone des Zahns, der Behandler arbeitet sich von oben durch den Kanal bis zur Wurzelspitze vor. Die Wurzelspitzenresektion ist ein chirurgischer Eingriff, bei dem die Wurzelspitze von außen über das Zahnfleisch zugänglich gemacht und gekappt wird. Sie kommt zum Einsatz, wenn eine konventionelle oder revidierte Wurzelbehandlung nicht zum Erfolg geführt hat.
Die Wurzelspitzenresektion ist also keine Alternative im engeren Sinn, sondern eine Ergänzung oder ein letzter Versuch vor der Extraktion. Sie wird unter lokaler Betäubung durchgeführt und dauert etwa 30 bis 60 Minuten. Die Heilungsphase ist länger als bei einer reinen Wurzelbehandlung, weil zusätzlich Weichgewebe involviert ist. Auch hier gilt. Die Erfolgsquote steigt mit der Erfahrung des Operateurs und dem Einsatz mikrochirurgischer Technik.
Sollten Sie sich für eine Behandlung beim Spezialisten oder beim Hauszahnarzt entscheiden?
Ein gut ausgebildeter Hauszahnarzt kann einfache Wurzelbehandlungen sicher durchführen. Sobald jedoch komplexe Anatomien, gekrümmte Kanäle, Revisionen oder zusätzliche diagnostische Verfahren wie die digitale Volumentomographie ins Spiel kommen, lohnt sich der Weg zum Endodontologen. Diese Spezialisten haben sich nach dem Zahnmedizinstudium über mehrere Jahre auf Wurzelbehandlungen konzentriert und verfügen über entsprechende technische Ausstattung.
Ein Hinweis aus der Praxis. Die Mehrkosten beim Spezialisten relativieren sich oft, wenn man die höhere Erfolgsquote und die geringere Wahrscheinlichkeit einer späteren Revision berücksichtigt. Wer einen wichtigen Zahn wie einen Eckzahn oder einen tragenden Backenzahn behandeln lassen muss, sollte diese Option zumindest prüfen. Eine Überweisung durch den Hauszahnarzt ist in den meisten Fällen problemlos möglich.
Weitere Informationen: