Dentinogenesis imperfecta ist eine seltene, erblich bedingte Zahnentwicklungsstörung, bei der das Zahnbein (Dentin) strukturell verändert ist. Betroffene leiden unter verfärbten, brüchigen Zähnen und erhöhtem Zahnverlust.
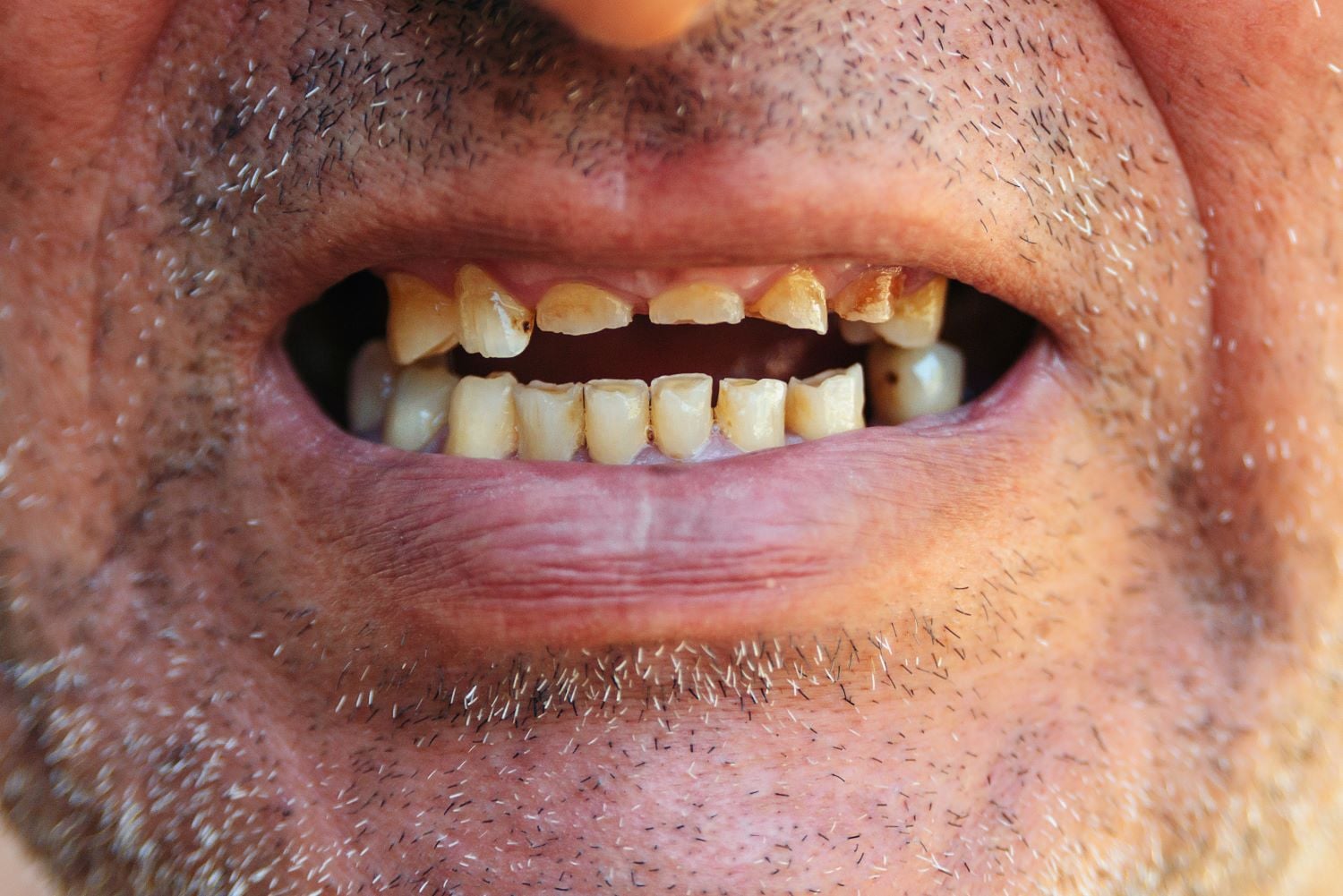
Zähne, die sich verfärben, ohne dass Karies die Ursache ist, die abplatzen oder sich unter normaler Belastung abnutzen: Für Betroffene der Dentinogenesis imperfecta ist das gelebter Alltag. Die Erkrankung greift tief in die Zahnstruktur ein und betrifft sowohl das Milchgebiss als auch die bleibenden Zähne. Weder Mundhygiene noch Ernährung sind dafür verantwortlich. Der Auslöser liegt im Erbgut.
Die Dentinogenesis imperfecta gehört zu den häufigsten erblichen Zahnstrukturstörungen überhaupt. Trotzdem wird sie im Praxisalltag oft spät erkannt, weil die Symptome oberflächlich an Karies oder Schmelzschäden erinnern. Für eine gezielte Behandlung ist die korrekte Diagnose jedoch entscheidend. Eine frühzeitige Einbindung spezialisierter Zahnärzte, Kieferorthopäden und gegebenenfalls Humangenetiker verbessert die langfristige Prognose erheblich.
Was ist Dentinogenesis imperfecta genau?
Der Begriff setzt sich aus dem Lateinischen und Griechischen zusammen: dens (Zahn), genesis (Entstehung) und imperfecta (unvollständig). Gemeint ist eine gestörte Bildung des Dentins, der mittleren Zahnhartsubstanz, die sich zwischen dem äußeren Zahnschmelz und dem innersten Zahnmark befindet. Das Dentin macht den Hauptteil der Zahnsubstanz aus und gibt dem Zahn seine Form, Festigkeit und Elastizität.
Bei der Dentinogenesis imperfecta ist dieses Dentin strukturell verändert. Es ist weicher als normales Zahnbein, ungeordnet aufgebaut und kann seine Stützfunktion für den darüber liegenden Zahnschmelz nicht mehr erfüllen. Da der Schmelz keine ausreichende Haftgrundlage findet, platzt er ab. Das freigelegte Dentin nutzt sich dann rasch weiter ab. Die Erkrankung ist unter dem ICD-10-Code K00.5 als hereditäre Störung der Zahnstruktur klassifiziert. Sie wird auch als Capdepont-Syndrom oder hereditär opaleszierendes Dentin bezeichnet.
Wie häufig tritt die Erkrankung auf?
Die Dentinogenesis imperfecta tritt bei etwa einer von 8.000 Personen auf, womit sie zu den häufigeren erblichen Zahnanomalien zählt. Die am weitesten verbreitete Form, Typ II, kommt mit einer Häufigkeit von etwa 1:6.000 bis 1:8.000 vor. Typ I ist etwas seltener und tritt im Rahmen der Glasknochenkrankheit (Osteogenesis imperfecta) auf, mit einer Häufigkeit von 1:10.000 bis 1:25.000. Typ III ist eine Besonderheit, die vor allem in einer isolierten Bevölkerungsgruppe in Brandywine, Maryland (USA), beschrieben wurde und in Europa kaum vorkommt.
Typische Merkmale und klinisches Erscheinungsbild
Das Erscheinungsbild der Dentinogenesis imperfecta ist charakteristisch, aber nicht immer eindeutig. Die Kombination mehrerer Merkmale ergibt das diagnostisch relevante Bild. Eltern von betroffenen Kindern berichten häufig, dass die Milchzähne bereits beim Zahnen auffällig aussahen oder sich schneller abnutzten als bei gleichaltrigen Kindern.
Betroffene Milchzähne erscheinen meist gelblich bis bernsteinfarben mit einem leicht durchscheinenden, fast glasartigen Glanz. Bei den bleibenden Zähnen dominiert häufig eine bläulich-graue oder gelblich-braune Verfärbung. Diese Farbtöne entstehen durch das veränderte Dentin, das durch den dünner werdenden oder fehlenden Schmelz hindurchscheint. Die Zähne wirken in ihrer Gesamtheit matt und opak, manchmal fast transluzent.
Welche Schäden entstehen durch die Erkrankung?
Das veränderte Dentin hält den Zahnschmelz nicht ausreichend. Schon unter normaler Kaufbelastung kommt es zu Schmelzabplatzungen. Das freigelegte Dentin ist deutlich weicher als Schmelz und nutzt sich in der Folge sehr schnell ab. Bei unbehandelten Betroffenen können die Zähne bis auf das Zahnfleischniveau abgerieben werden. Dieser Prozess, in der Fachsprache als Abrasion oder Attrition bezeichnet, verläuft bei Milchzähnen besonders schnell. Die Zahnkronen wirken abgeflacht oder abgerundet, die ursprüngliche Zahnform ist oft kaum noch erkennbar.
Hinzu kommt eine erhöhte Anfälligkeit für Karies, da die raue und ungeschützte Dentinoberfläche Plaque und Bakterien begünstigt. Zahnschmerzen können durch freigelegte Dentinkanälchen entstehen, durch die Reize wie Kälte oder Druck direkt ins Zahninnere geleitet werden. In fortgeschrittenen Fällen lockern sich Zähne frühzeitig und können bei minimalem Trauma verloren gehen.
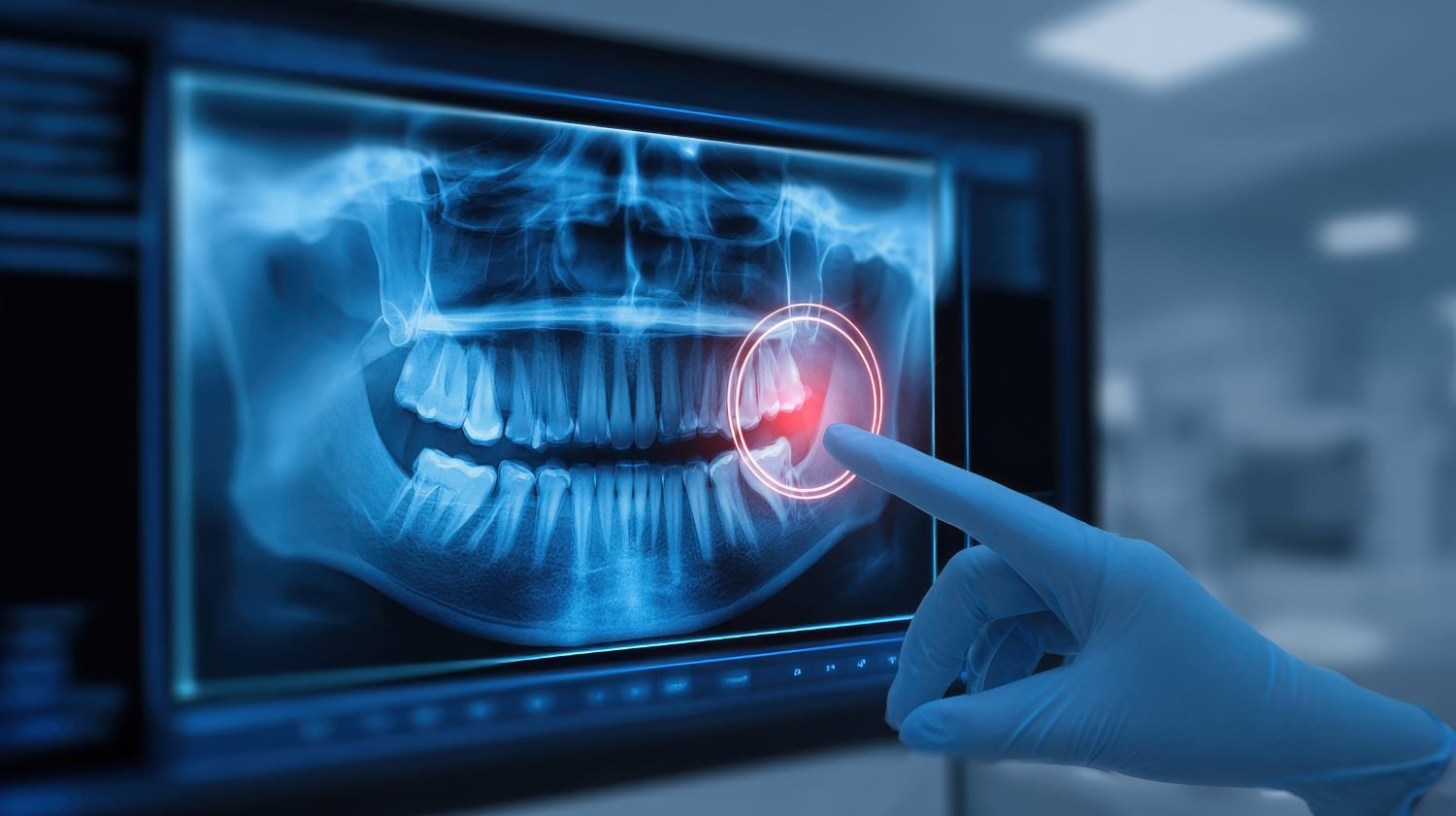
Was zeigt das Röntgenbild?
Auf Röntgenaufnahmen zeigen sich charakteristische Veränderungen, die für erfahrene Zahnärzte oft auf den ersten Blick erkennbar sind. Die Zahnkronen wirken tonnenförmig oder knollenförmig, der Zahnhals ist deutlich eingeschnürt. Die Wurzeln sind oft kurz und schmal. Ein zentrales Merkmal ist die fortschreitende Verödung der Pulpakammer und der Wurzelkanäle. Bei gesunden Zähnen sind diese Hohlräume im Röntgenbild als helle Strukturen sichtbar. Bei der Dentinogenesis imperfecta werden sie im Laufe der Zeit zunehmend mit abnormem Dentin aufgefüllt und verschwinden im Röntgenbild. Bei Typ III können dagegen ungewöhnlich große Pulpahöhlen auftreten, da die Dentinwände besonders dünn sind und die Zähne als sogenannte Schalenzähne erscheinen.
Genetische Ursachen der Dentinogenesis imperfecta
Die Dentinogenesis imperfecta ist eine genetisch bedingte Erkrankung. Sie wird in der Regel autosomal-dominant vererbt. Das bedeutet: Ein einziges verändertes Gen einer Kopie reicht aus, damit die Erkrankung auftritt. Ist ein Elternteil betroffen, liegt das Risiko für jedes Kind bei 50 Prozent, die Erkrankung zu erben.
Für Typ II und Typ III konnte das verantwortliche Gen eindeutig identifiziert werden: das DSPP-Gen (Dentin-Sialophosphoprotein) auf Chromosom 4 am Genlokus 4q22.1. Dieses Gen codiert für wichtige Proteine, die an der Bildung und Mineralisation des Dentins beteiligt sind, darunter das Dentin-Sialoprotein und das Dentin-Phosphoprotein. Mutationen in diesem Gen verändern diese Proteine so, dass die Dentinmatrix fehlerhaft aufgebaut wird. Interessanterweise verursachen Mutationen am gleichen Gen auch die Dentindysplasie Typ II, was die enge Verwandtschaft dieser Erkrankungen erklärt.
Wie unterscheiden sich die drei Typen genetisch?
Typ I ist keine eigenständige Erkrankung im engeren Sinne, sondern ein dentaler Ausdruck der Osteogenesis imperfecta, also der Glasknochenkrankheit. Hier liegen Mutationen in den Genen COL1A1 oder COL1A2 vor, die für Kollagen Typ I kodieren. Da Kollagen auch im Dentin eine strukturgebende Rolle spielt, erklärt sich der Einfluss auf die Zahnentwicklung. Bei Typ I können neben den Zähnen auch weitere Symptome wie Knochenbrüchigkeit, blaue Lederhaut der Augen (Skleren) und Schwerhörigkeit auftreten.
Typ II und Typ III teilen die DSPP-Genmutation, unterscheiden sich aber im klinischen Bild. Beim Typ III, dem sogenannten Brandywine-Typ, sind die Pulpahöhlen extrem groß statt obliteriert, was auf eine andere Ausprägung der Dentinbildungsstörung hinweist. Selbst innerhalb einer betroffenen Familie kann der Schweregrad der Symptome erheblich variieren, was die Diagnosestellung gelegentlich erschwert.
Abgrenzung zu ähnlichen Erkrankungen
Die Dentinogenesis imperfecta muss von anderen erblichen Zahnentwicklungsstörungen und von erworbenen Zahnschäden abgegrenzt werden. Die wichtigste Differenzialdiagnose ist die Amelogenesis imperfecta, bei der nicht das Dentin, sondern der Zahnschmelz primär betroffen ist. Beide Erkrankungen führen zu Verfärbungen und erhöhter Abnutzung, zeigen aber im Röntgenbild und in der genauen Klinik unterschiedliche Muster. Auch die Dentindysplasie, eine verwandte Erkrankung, muss bedacht werden.
Wichtig ist außerdem die Abgrenzung von erworbenen Zahnverfärbungen durch Tetracyclin-Einnahme in der Kindheit, durch Vitamin-D-Mangelerkrankungen oder durch andere systemische Erkrankungen. Die Familienanamnese spielt dabei eine zentrale Rolle. Finden sich in der Familie mehrere Generationen mit ähnlichen Zahnproblemen, ist eine erbliche Ursache wahrscheinlich. Ein Humangenetiker kann durch Genanalyse Klarheit schaffen, wenn der klinische und radiologische Befund keine eindeutige Diagnose erlaubt.
Wie wird Dentinogenesis imperfecta diagnostiziert?
Die Diagnose stützt sich auf drei Säulen: die klinische Untersuchung, die Röntgendiagnostik und die Familienanamnese. In den meisten Fällen reichen diese drei Informationsquellen für eine zuverlässige Einordnung aus. Eine Gewebeprobe oder aufwendige Laboruntersuchung ist in der Regel nicht notwendig, kann aber in Zweifelsfällen hilfreich sein.
Bei der klinischen Untersuchung bewertet der Zahnarzt die Farbe und Form der Zähne, den Grad der Abnutzung, die Oberflächenbeschaffenheit des Schmelzes und eventuelle Schmelzabplatzungen. Besonderes Augenmerk gilt den Milchzähnen, da dort die Veränderungen oft besonders ausgeprägt sind. Die Röntgenaufnahme, idealerweise als Orthopantomogramm (Panoramaröntgen), zeigt die charakteristischen Veränderungen an Wurzeln, Pulpahöhlen und Zahnform.
Wann sollte ein Humangenetiker einbezogen werden?
Eine humangenetische Beratung ist empfehlenswert, wenn die Diagnose unklar ist oder wenn Eltern betroffener Kinder das Risiko für weitere Kinder einschätzen möchten. Auch wenn gleichzeitig Symptome vorliegen, die auf eine Osteogenesis imperfecta hindeuten, wie häufige Knochenbrüche ohne starkes Trauma, blaue Augenweiß-Verfärbung oder Schwerhörigkeit, sollte eine genetische Untersuchung eingeleitet werden. Die molekulargenetische Analyse des DSPP-Gens oder der Kollagen-Gene kann die Diagnose absichern und die genaue Mutation identifizieren. Das ist besonders dann bedeutsam, wenn Familienplanung ein Thema ist.
Behandlungsmöglichkeiten bei Dentinogenesis imperfecta
Eine ursächliche Behandlung existiert bislang nicht, da die genetische Veränderung nicht korrigiert werden kann. Die Therapie richtet sich daher nach den Zielen Zahnerhalt, Funktionssicherung und ästhetische Rehabilitation. Je früher mit der Behandlung begonnen wird, desto besser lassen sich schwere Folgeschäden abwenden. Das gilt besonders für das Milchgebiss, da die frühe Versorgung auch den Platzhalter-Effekt für die bleibenden Zähne sichert.
Die Behandlung erfordert in den meisten Fällen ein interdisziplinäres Team aus Kinderzahnärzten, Zahnerhaltungsspezialisten, Kieferorthopäden und Zahntechnikern. Implantologen werden dann eingebunden, wenn Zähne verloren gegangen sind. Die enge Abstimmung zwischen den Fachrichtungen entscheidet über den langfristigen Erfolg der Rehabilitation.
Welche Versorgungsmaßnahmen kommen konkret zum Einsatz?
Im Milchgebiss werden häufig vorgefertigte Stahlkronen eingesetzt, die die betroffenen Backenzähne vollständig überdecken und so vor weiterer Abnutzung schützen. Auch okklusale Onlays, also Auflageversorgungen auf den Kauflächen der ersten bleibenden Molaren, gehören zur Standardversorgung. Sie halten die Bisshöhe stabil und verhindern, dass die Zähne auf das Zahnfleischniveau abgerieben werden. Kleinere Defekte lassen sich mit zahnfarbenen Kunststoffen füllen.
Im bleibenden Gebiss stehen Keramikkronen, insbesondere aus Lithium-Disilikat oder Zirkonoxid, als langlebige und ästhetisch hochwertige Lösung zur Verfügung. Sie schützen die verbleibende Zahnsubstanz zuverlässig und verbessern das Erscheinungsbild erheblich. Wenn Zähne nicht mehr erhaltungsfähig sind, kommen Implantate in Betracht. Da im Kieferknochen bei Dentinogenesis imperfecta ohne gleichzeitige Osteogenesis imperfecta in der Regel keine knöchernen Defekte vorliegen, ist die implantologische Versorgung grundsätzlich möglich und kann eine dauerhaft stabile Lösung darstellen.
Wie wichtig ist die regelmäßige Zahnarztbetreuung?
Regelmäßige Kontrollen sind für Betroffene nicht optional, sondern medizinisch notwendig. Die raue Oberfläche veränderten Dentins begünstigt Plaqueanlagerung und Zahnsteinbildung erheblich. Professionelle Zahnreinigungen in kürzeren Abständen, als für gesunde Gebisse üblich, helfen, Karies und Zahnfleischerkrankungen zu verhindern. Fluoridierungsmaßnahmen, etwa durch Lacke oder konzentrierte Fluoridgele, unterstützen die Zahnhärte und verlangsamen die Abnutzung. Bereits bei Kindern sollte die erste zahnärztliche Untersuchung unmittelbar nach dem Zahnen stattfinden, damit frühzeitig interveniert werden kann.
Auswirkungen auf Lebensqualität und psychosoziale Gesundheit
Die Dentinogenesis imperfecta beschränkt sich nicht auf einen medizinischen Befund. Sie hat unmittelbare Auswirkungen auf das Selbstbild und die soziale Teilhabe der Betroffenen. Auffällige Zähne führen im Kindesalter nicht selten zu Hänseleien und Ausgrenzung. Jugendliche ziehen sich zurück, lachen seltener oder vermeiden das Sprechen, wenn sie befürchten, dass ihre Zähne bemerkt werden. Diese psychosoziale Dimension wird in der zahnärztlichen Beratung häufig unterschätzt.
Gleichzeitig können Kauen und Sprechen durch stark abgenutzte oder schmerzhafte Zähne beeinträchtigt sein. Die Nahrungsauswahl wird eingeschränkt, wenn harte oder kalte Lebensmittel Schmerzen auslösen. Langfristig kann das die Ernährungsgewohnheiten und damit die allgemeine Gesundheit beeinflussen. Eine umfassende Behandlung, die sowohl funktionelle als auch ästhetische Aspekte berücksichtigt, verbessert nachweislich die Lebensqualität der Betroffenen und sollte von Beginn an als Ziel definiert werden.
Kernfakten im Überblick
| Aspekt | Wesentliches |
|---|---|
| Definition | Erblich bedingte Strukturstörung des Dentins, ICD-10: K00.5, auch Capdepont-Syndrom genannt |
| Häufigkeit | Typ II tritt bei etwa 1 von 6.000 bis 8.000 Menschen auf und ist damit die häufigste Form |
| Genetische Ursache | Mutationen im DSPP-Gen (Typ II und III) oder in Kollagen-Genen (Typ I im Rahmen von Osteogenesis imperfecta) |
| Klinische Merkmale | Bernsteinfarbene oder bläulich-graue Verfärbung, Schmelzabplatzungen, rasche Abnutzung, obliterierte Pulpahöhlen im Röntgenbild |
| Behandlung | Keine Heilung möglich; Ziel ist Zahnerhalt durch Kronen, Onlays, Fluoridierung, regelmäßige Kontrollen und ggf. Implantate |
Fazit
Die Dentinogenesis imperfecta ist eine erbliche Zahnentwicklungsstörung, die weit mehr als nur ein kosmetisches Problem darstellt. Die Betroffenen tragen ein lebenslanges Risiko für Zahnverlust, Funktionseinschränkungen und psychosoziale Belastungen. Entscheidend ist, dass die Erkrankung frühzeitig erkannt wird, am besten schon im Milchgebiss. Eine frühe Diagnose erlaubt den rechtzeitigen Beginn schützender Maßnahmen und verhindert, dass sich schwere Folgeschäden ungehindert entwickeln.
Die Behandlung ist individuell zu planen und setzt das Zusammenwirken mehrerer Fachrichtungen voraus. Standardisierte Lösungen greifen bei dieser Erkrankung selten, weil der Schweregrad der Symptome stark variiert. Regelmäßige zahnärztliche Kontrollen, konsequente Mundhygiene und eine engmaschige Betreuung sind keine Option, sondern Notwendigkeit. Eltern, bei deren Kind eine Dentinogenesis imperfecta festgestellt wurde, sollten zudem eine humangenetische Beratung in Betracht ziehen, um das Wiederholungsrisiko in der Familie einschätzen zu können.
Mit den heute verfügbaren Versorgungsoptionen, von modernen Keramikkronen bis zur Implantologie, lässt sich die Zahngesundheit betroffener Menschen langfristig stabilisieren. Die Lebensqualität verbessert sich erheblich, wenn die Behandlung konsequent und frühzeitig eingeleitet wird.
Häufig gestellte Fragen zum Thema „Dentinogenesis imperfecta“
Kann Dentinogenesis imperfecta ohne betroffene Eltern auftreten?
In seltenen Fällen ist das möglich. Obwohl die Erkrankung typischerweise autosomal-dominant vererbt wird und damit in der Regel ein betroffenes Elternteil vorhanden ist, können sogenannte Neumutationen auftreten. Dabei entsteht die genetische Veränderung erstmals in der Keimzelle, ohne dass ein Elternteil die Mutation trägt. Diese Fälle sind selten, aber dokumentiert. Wenn ein Kind die Merkmale der Dentinogenesis imperfecta zeigt, ohne dass ein Elternteil betroffen ist, sollte dennoch eine humangenetische Abklärung erfolgen. Eine solche Abklärung hilft, die Ursache zu sichern und das Risiko für Geschwisterkinder realistisch einzuschätzen.
Ist Dentinogenesis imperfecta mit Zahnimplantaten langfristig vereinbar?
Ja, Zahnimplantate gelten bei Dentinogenesis imperfecta ohne begleitende Osteogenesis imperfecta als geeignete Therapieoption. Solange der Kieferknochen keine strukturellen Schwächen aufweist, was bei reiner Dentinogenesis imperfecta ohne Glasknochenkrankheit in der Regel der Fall ist, sind die Voraussetzungen für eine erfolgreiche Implantatversorgung gegeben. Wichtig ist jedoch, dass die Versorgung durch erfahrene Spezialisten in enger Abstimmung mit Prothetikern und Zahntechnikern erfolgt. Die Suprakonstruktion muss so gestaltet sein, dass sie im Bedarfsfall angepasst oder erweitert werden kann, da sich der Zustand des Gebisses im Verlauf weiter verändern kann.
Warum werden Milchzähne bei dieser Erkrankung so häufig unterschätzt?
Milchzähne gelten in der allgemeinen Wahrnehmung oft als weniger wichtig, weil sie ohnehin durch bleibende Zähne ersetzt werden. Bei der Dentinogenesis imperfecta ist diese Haltung problematisch. Die Milchzähne übernehmen wichtige Funktionen als Platzhalter für die bleibenden Zähne und sichern die Entwicklung des Kiefers und der Bisshöhe. Gehen sie frühzeitig verloren oder werden sie nicht ausreichend geschützt, kann das die Zahnstellung der bleibenden Zähne nachteilig beeinflussen und weitere kieferorthopädische Probleme verursachen. Eine frühzeitige prothetische Versorgung der Milchzähne ist daher medizinisch sinnvoll und sollte nicht aufgeschoben werden.
Gibt es Unterschiede im Krankheitsverlauf zwischen Frauen und Männern?
Die Dentinogenesis imperfecta tritt bei Frauen und Männern gleich häufig auf, da die Erkrankung autosomal vererbt wird und damit nicht geschlechtsgebunden ist. Klinische Beobachtungen deuten jedoch darauf hin, dass Frauen in bestimmten Lebensabschnitten, etwa während der Schwangerschaft oder Stillzeit, durch hormonell bedingte Veränderungen des Mineralhaushalts zusätzlich belastet sein können. Dieser Aspekt ist bislang wissenschaftlich nicht umfassend untersucht, sollte aber in der zahnärztlichen Betreuung berücksichtigt werden. Engmaschige Kontrollen in diesen Phasen können helfen, neu auftretende Schäden frühzeitig zu erkennen und zu behandeln.
Wie lässt sich die Erkrankung von tetracyclininduzierten Zahnverfärbungen abgrenzen?
Tetracyclinverfärbungen entstehen, wenn Kinder während der Zahnentwicklung mit diesem Antibiotikatyp behandelt werden. Die Verfärbungen sind meist gelblich bis grau-bräunlich und zeigen oft ein horizontales Streifenmuster, das der Einnahmedauer entspricht. Im Röntgenbild fehlen die für die Dentinogenesis imperfecta typischen Veränderungen wie obliterierte Pulpahöhlen und kurze Wurzeln. Auch die Zahnstruktur selbst ist bei Tetracyclinverfärbungen nicht primär geschwächt. Die Familienanamnese ist ein weiteres Unterscheidungsmerkmal: Tetracyclinschäden betreffen in der Regel nur die Person, die das Medikament erhalten hat, während die Dentinogenesis imperfecta in mehreren Generationen auftreten kann.