Warum haben Zähne Nerven fragen sich viele Patienten spätestens beim ersten stechenden Schmerz. Die Antwort liegt tief im Inneren des Zahns. Dort schützt ein feines Nervengeflecht die Hartsubstanz vor Schäden und liefert lebenswichtige Signale an das Gehirn.
Zähne wirken nach außen wie feste, unempfindliche Strukturen. Tatsächlich handelt es sich um hochkomplexe Organe mit eigener Blutversorgung und eigenem Nervensystem. Jeder einzelne Zahn enthält im Inneren ein empfindliches Gewebe, das auf Temperatur, Druck und chemische Reize reagiert. Ohne diese Empfindlichkeit hätten wir keine Warnung vor Karies, Frakturen oder Überlastung.
Die Nerven der Zähne erfüllen mehrere Aufgaben gleichzeitig. Sie steuern die Durchblutung des Zahninneren, halten das Gewebe vital und melden Störungen frühzeitig an das zentrale Nervensystem. Für Zahnärzte dient die Reaktion der Zahnnerven zudem als wichtiges diagnostisches Signal. Patienten wiederum erleben die Nerven meist erst, wenn sie schmerzen.
Im folgenden Beitrag erfahren Sie, wie das Nervensystem eines Zahns aufgebaut ist, welche Funktionen es erfüllt, warum Schmerzen entstehen und welche Optionen die moderne Zahnmedizin bietet, wenn der Zahnnerv geschädigt ist.
Aufbau des Zahns und Lage des Nervs
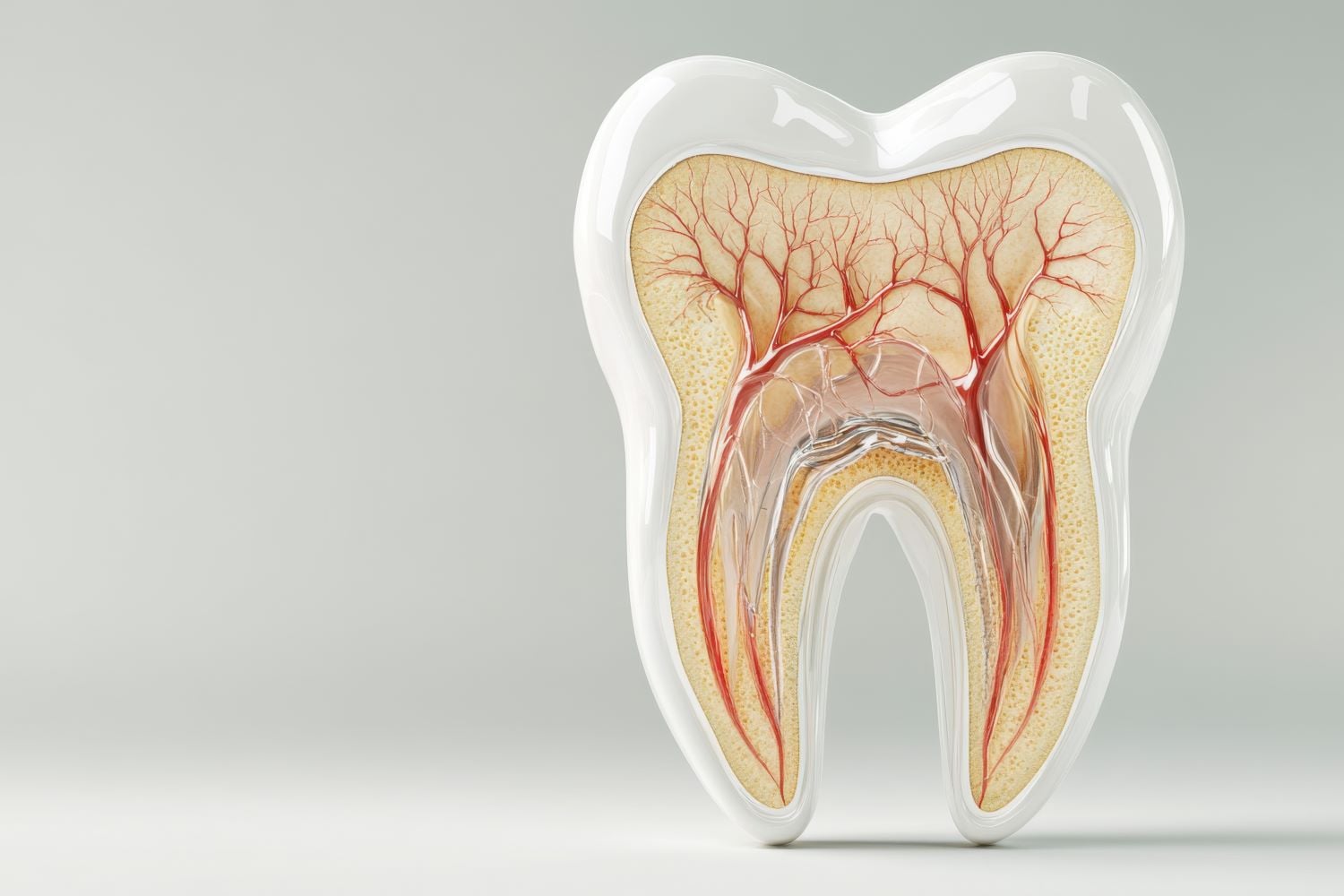
Ein Zahn besteht aus drei Hartsubstanzen und einem Weichgewebe im Inneren. Die äußere Schicht bildet der Zahnschmelz, das härteste Material im menschlichen Körper. Darunter liegt das Dentin, auch Zahnbein genannt, das deutlich weicher ist und feine Kanälchen enthält. Im Wurzelbereich wird das Dentin vom Wurzelzement umhüllt, der den Zahn über den Zahnhalteapparat im Kiefer verankert.
Im Zentrum des Zahns liegt die Pulpa, das sogenannte Zahnmark. Dieses Weichgewebe füllt die Pulpenkammer in der Zahnkrone sowie die Wurzelkanäle aus. Hier finden Sie Blutgefäße, Bindegewebe, Lymphbahnen und Nervenfasern. Über ein kleines Loch an der Wurzelspitze, das Foramen apicale, treten diese Strukturen in den Zahn ein und verbinden ihn mit dem Nervensystem des Kiefers.
Die Nervenfasern stammen aus dem Trigeminusnerv, dem fünften Hirnnerv. Der Oberkiefer wird vom zweiten Ast dieses Nervs versorgt, der Unterkiefer vom dritten Ast. Von dort ziehen feine Äste zu jedem einzelnen Zahn. Innerhalb der Pulpa verzweigen sich die Fasern zu einem dichten Netz, das bis an die Grenze zum Dentin reicht.
Was genau ist der Zahnnerv?
Der umgangssprachliche Zahnnerv ist streng genommen kein einzelner Nerv, sondern ein Nervenbündel innerhalb der Pulpa. Dazu zählen sensorische Fasern für die Schmerzwahrnehmung sowie vegetative Fasern, die Blutgefäße und Abwehrzellen steuern. Gemeinsam mit den Gefäßen bildet dieses Bündel das vitale Herz jedes Zahns.
Warum haben Zähne Nerven aus biologischer Sicht?
Die Natur hat die Zähne mit einem aktiven Nervensystem ausgestattet, weil sie täglich extremen Belastungen standhalten müssen. Beim Kauen entstehen punktuelle Drücke von mehreren hundert Newton. Heiße Getränke, kalte Speisen, saure Früchte und harte Lebensmittel treffen auf dieselben Strukturen. Ohne Rückmeldung an das Gehirn wäre eine fein abgestimmte Kaukontrolle unmöglich.
Die Nerven erfüllen in diesem System vier zentrale Aufgaben. Sie warnen vor Schäden, regulieren die Kaukraft, steuern die Durchblutung und unterstützen die Abwehr gegen Krankheitserreger. Gerade die letzte Funktion wird oft unterschätzt. Bei beginnender Karies erweitern sich die Blutgefäße in der Pulpa, Immunzellen wandern ein und versuchen, das Dentin zu schützen.
Ein weiterer Grund liegt in der Entwicklung des Zahns. Während der Wachstumsphase sorgt die Pulpa für den Aufbau des Dentins. Spezialisierte Zellen, die Odontoblasten, bilden lebenslang neues Dentin, insbesondere als Reaktion auf Reize. Diese Funktion wäre ohne Blutversorgung und nervöse Steuerung nicht möglich.
Warum spüren wir Schmerz bis in die Zahnkrone?
Die Schmerzweiterleitung beginnt meist an der Grenze zwischen Dentin und Pulpa. In den feinen Dentinkanälchen liegen Ausläufer der Odontoblasten und Nervenendigungen. Bewegt sich Flüssigkeit in diesen Kanälchen, etwa durch Kälte oder Süßes, lösen die Nerven ein Signal aus. Dieses Prinzip erklärt die sogenannte hydrodynamische Theorie, die den typischen stechenden Kurzschmerz bei empfindlichen Zähnen beschreibt.
Aufgaben des Zahnnervs im Überblick
Der Zahnnerv übernimmt weit mehr Funktionen, als viele Patienten vermuten. Seine Arbeit beginnt lange vor dem ersten Schmerzsignal und läuft im Alltag meist unbemerkt ab. Erst wenn die Pulpa entzündet oder geschädigt ist, treten die vielfältigen Aufgaben deutlich zutage.
Zu den zentralen Funktionen zählen die Schmerzwahrnehmung, die Steuerung der Mikrozirkulation im Zahninneren, die Reifung und Erhaltung des Dentins sowie die feine Rückmeldung beim Kauen. Zusätzlich spielt der Zahnnerv eine wichtige Rolle bei der Immunabwehr, da er die Freisetzung von Botenstoffen reguliert, die Entzündungszellen an den Ort des Geschehens leiten.
Die folgende Liste fasst die wichtigsten Aufgaben zusammen und ordnet sie dem praktischen Erleben im Mund zu. Sie hilft Ihnen, die Bedeutung der Pulpa für die Gesundheit Ihrer Zähne einzuschätzen und zu verstehen, warum ein devitaler Zahn nicht mehr derselbe ist wie ein vitaler.
- Schmerzmeldung bei Karies, Rissen, Überhitzung durch Schleifinstrumente oder zu intensivem Kaudruck.
- Temperaturkontrolle mit Unterscheidung zwischen harmlosen und potenziell schädlichen thermischen Reizen.
- Propriozeption, also die feine Rückmeldung über Position und Belastung des Zahns beim Zubeißen.
- Durchblutungssteuerung über vegetative Fasern, die Gefäße verengen oder erweitern.
- Dentinbildung durch Odontoblasten, die lebenslang Reparaturdentin aufbauen können.
- Immunabwehr mit Freisetzung von Neuropeptiden, die Entzündungsreaktionen modulieren.
Diese Aufgaben zeigen, wie eng Nerv, Gefäßsystem und Hartsubstanz zusammenarbeiten. Fällt eine Komponente aus, verliert der Zahn einen Teil seiner Selbstregulation. Er kann zwar weiter im Kiefer verbleiben, reagiert aber weniger sensibel auf äußere Einflüsse und ist auf fremde Überwachung durch den Zahnarzt stärker angewiesen. Das erklärt, warum wurzelbehandelte Zähne regelmäßig kontrolliert werden sollten.
Wie entstehen Schmerzen im Zahnnerv?
Zahnschmerzen sind selten ein einheitliches Phänomen. Sie können pochend, ziehend, stechend, anhaltend oder nur kurz auftreten. Die Qualität des Schmerzes gibt oft einen ersten Hinweis auf die Ursache. Für Zahnärzte ist die genaue Beschreibung durch den Patienten ein wichtiger Baustein der Diagnose.
Am häufigsten entstehen Schmerzen durch Karies. Bakterien zersetzen zunächst den Zahnschmelz, dringen anschließend ins Dentin ein und nähern sich der Pulpa. Je näher die Bakterien an das Nervengewebe gelangen, desto stärker reagiert der Zahn. Zunächst treten kurze Schmerzen bei Kälte oder Süßem auf, später kommen Wärmeempfindlichkeit und schließlich anhaltende, pulsierende Beschwerden hinzu.
Weitere Ursachen sind frakturierte Höcker, undichte Füllungen, freiliegende Zahnhälse und traumatische Ereignisse wie Stöße oder Stürze. Auch Zähneknirschen, in der Fachsprache Bruxismus genannt, kann die Pulpa chronisch reizen. Der Dauerdruck führt zu Mikrorissen, über die Reize schneller eindringen.
Wann ist der Schmerz ein Notfall?
Ein anhaltender, pochender Schmerz, der nachts zunimmt und auf Wärme verstärkt reagiert, deutet meist auf eine fortgeschrittene Pulpitis hin. Kommt eine Schwellung hinzu, liegt der Verdacht auf einen Abszess nahe. In beiden Fällen sollten Sie zeitnah einen Zahnarzt aufsuchen. Eine unbehandelte Entzündung kann sich auf den Kieferknochen und umliegendes Gewebe ausbreiten.
Warum tut ein kariöser Zahn manchmal nicht weh?
Karies verläuft in frühen Stadien oft schmerzfrei. Der Schmelz enthält keine Nervenfasern und meldet daher keine Schäden. Erst wenn das Dentin betroffen ist, erreichen Reize die Nervenendigungen. Bei sehr langsamer Progression kann die Pulpa Reparaturdentin bilden und den Nerv zeitweise abschirmen. Schmerzfreiheit bedeutet deshalb nicht automatisch Gesundheit. Regelmäßige Kontrollen bleiben entscheidend.
Diagnostik der Zahnvitalität
Ob ein Zahnnerv noch lebt, lässt sich mit mehreren Verfahren überprüfen. Die klassische Methode ist der Kältetest. Dabei bringt der Zahnarzt ein Kältespray auf ein kleines Wattepellet auf und hält es an den Zahn. Reagiert der Zahn mit einem kurzen, scharfen Reiz, der nach wenigen Sekunden wieder abklingt, gilt die Pulpa als vital.
Ergänzend kommen elektrische Vitalitätstests zum Einsatz. Ein kleiner Strom reizt die Nervenfasern direkt. Die Reaktionsschwelle gibt Hinweise auf den Zustand des Gewebes. Bildgebende Verfahren wie das Röntgenbild oder die digitale Volumentomographie zeigen zusätzlich Auflichtungen an der Wurzelspitze, die auf eine abgestorbene Pulpa oder einen chronischen Entzündungsherd hindeuten.
Moderne Praxen nutzen auch die Laser-Doppler-Flowmetrie und die Pulsoximetrie. Diese Verfahren messen den Blutfluss in der Pulpa und sind besonders bei traumatisierten Frontzähnen hilfreich, wenn klassische Tests unklare Ergebnisse liefern. Die Kombination mehrerer Methoden erhöht die diagnostische Sicherheit.
Warum ist eine genaue Vitalitätsprüfung so wichtig?
Die Einschätzung der Pulpa entscheidet über die Therapie. Ein vitaler Zahn mit tiefer Karies kann oft durch eine indirekte Überkappung erhalten werden. Ein Zahn mit irreversibler Entzündung benötigt eine Wurzelkanalbehandlung. Ein bereits abgestorbener Zahn ohne Beschwerden kann zur Gefahrenquelle werden, da Bakterien unbemerkt in den Kieferknochen wandern. Die richtige Diagnose schützt Sie vor unnötigen Eingriffen oder verspäteten Behandlungen.
Wurzelkanalbehandlung bei geschädigtem Nerv
Wenn der Zahnnerv irreversibel entzündet oder abgestorben ist, steht die Wurzelkanalbehandlung im Mittelpunkt. Ziel dieser endodontischen Therapie ist die vollständige Entfernung des erkrankten Gewebes aus der Pulpenkammer und den Wurzelkanälen sowie die dichte Versiegelung des entstandenen Hohlraums.
Der Ablauf folgt klaren Schritten. Zunächst wird der Zahn isoliert, meist mit einem Kofferdam, einem Spanngummi, der Speichel und Bakterien fernhält. Anschließend öffnet der Behandler die Pulpenkammer und entfernt das entzündete Gewebe mit feinen Instrumenten. Die Kanäle werden mit Feilen aufbereitet, mit antibakteriellen Lösungen gespült und schließlich mit einem speziellen Material, oft Guttapercha, aufgefüllt.
Die Erfolgsraten moderner Wurzelkanalbehandlungen sind hoch. Studien in wissenschaftlichen Fachjournalen dokumentieren bei korrekter Durchführung Erhaltungsraten von über achtzig Prozent nach zehn Jahren. Voraussetzung ist eine präzise Diagnostik, eine sorgfältige Aufbereitung aller Kanäle und eine stabile, dichte Versorgung der Zahnkrone nach der Behandlung.
Bleibt ein wurzelbehandelter Zahn voll funktionstüchtig?
Ein wurzelbehandelter Zahn kann viele Jahre sicher im Kiefer verbleiben und seine Kaufunktion weitgehend erfüllen. Allerdings fehlt ihm die Blutversorgung der Pulpa. Er wird spröder und bruchanfälliger, besonders bei Seitenzähnen mit hoher Kaubelastung. Aus diesem Grund empfehlen Zahnärzte häufig eine stabilisierende Versorgung, etwa eine Teilkrone oder eine Vollkrone, die den Zahn wie eine Schutzhülle umgibt.
Warum spüren manche Patienten nach der Behandlung noch Druck?
Auch nach der Entfernung des Nervs können Reize wahrgenommen werden. Der Zahnhalteapparat, also die Fasern zwischen Wurzel und Knochen, enthält eigene Nervenendigungen. Diese melden Druck, Position und Überlastung. Ein leichtes Druckgefühl kurz nach der Behandlung ist häufig und klingt meist innerhalb weniger Tage ab. Persistiert der Schmerz, sollte der Zahnarzt die Situation überprüfen.
Moderne Alternativen und regenerative Ansätze
Die Zahnmedizin verfolgt zunehmend das Ziel, den Zahnnerv nach Möglichkeit zu erhalten. Neue Materialien und Techniken ermöglichen Therapien, die noch vor zwanzig Jahren nicht denkbar waren. Im Zentrum steht der Schutz der Pulpa vor bakterieller Besiedlung bei gleichzeitiger Anregung körpereigener Reparaturprozesse.
Die Vitalerhaltung nutzt biokompatible Materialien wie Mineraltrioxidaggregat und Kalziumsilikat-Zemente. Diese Werkstoffe schaffen ein Milieu, in dem die Odontoblasten neues Dentin bilden können. Bei kleinen Eröffnungen der Pulpa kann so eine vollständige Wurzelkanalbehandlung vermieden werden. Die Langzeitprognose hängt stark von der Ausgangssituation und der bakteriellen Kontrolle ab.
Parallel entwickelt die Forschung regenerative Verfahren. Bei jugendlichen Patienten mit noch nicht abgeschlossenem Wurzelwachstum kommen Protokolle zum Einsatz, die körpereigene Stammzellen aus dem Wurzelbereich aktivieren. Auf diese Weise kann sich im Wurzelkanal neues, pulpaähnliches Gewebe bilden. Für Erwachsene befinden sich ähnliche Ansätze in klinischer Prüfung und werden in führenden Fachzeitschriften diskutiert.
Wie Sie Ihre Zahnnerven langfristig schützen
Prävention ist der wirksamste Schutz für die Pulpa. Da die häufigste Ursache für Nervenschäden nach wie vor Karies ist, steht die Kontrolle des bakteriellen Biofilms im Vordergrund. Eine konsequente häusliche Mundhygiene mit fluoridhaltiger Zahnpasta und Zahnzwischenraumreinigung senkt das Risiko deutlich.
Ernährung spielt eine unterschätzte Rolle. Häufiger Konsum zuckerhaltiger oder saurer Getränke belastet den Schmelz und öffnet langfristig den Weg für Bakterien. Regelmäßige professionelle Zahnreinigungen entfernen Beläge an schwer zugänglichen Stellen und geben dem Behandler die Möglichkeit, frühe Veränderungen zu erkennen.
Bei nächtlichem Zähneknirschen empfiehlt sich eine individuell angefertigte Aufbissschiene. Sie verteilt die Kaukräfte gleichmäßig und schützt sowohl Zahnsubstanz als auch Pulpa. Bei Sportarten mit Kontaktrisiko bietet ein Mundschutz wirksamen Schutz vor traumatischen Nervenschäden. Wer rechtzeitig vorbeugt, muss sich die Frage nach Nervenschmerzen seltener stellen.
Welche Rolle spielt die regelmäßige Kontrolle?
Kontrolluntersuchungen ermöglichen die Entdeckung von Karies, Rissen oder Füllungsdefekten, bevor sie die Pulpa erreichen. Zwei Termine pro Jahr gelten bei gesunden Patienten als sinnvoller Richtwert. Bei erhöhtem Risiko kann ein engmaschigerer Rhythmus angezeigt sein. Frühzeitige Eingriffe sind kleiner, schmerzärmer und erhalten den Zahnnerv mit hoher Wahrscheinlichkeit.
Kernfakten im Überblick
| Aspekt | Wesentliches |
|---|---|
| Lage des Zahnnervs | Im Zentrum jedes Zahns innerhalb der Pulpa, umgeben von Dentin und Schmelz. |
| Hauptfunktionen | Schmerzwarnung, Temperaturkontrolle, Durchblutung, Dentinbildung und Immunabwehr. |
| Häufigste Schadensursache | Fortgeschrittene Karies mit bakterieller Besiedlung der Pulpa. |
| Standardtherapie bei Schaden | Wurzelkanalbehandlung mit Entfernung des Gewebes und dichter Wurzelfüllung. |
| Langfristiger Schutz | Gründliche Mundhygiene, zuckerarme Ernährung und regelmäßige Kontrollen. |
Fazit
Zähne tragen Nerven, weil sie ohne diese Sensorik weder ihre Aufgabe erfüllen noch sich selbst schützen könnten. Der Nerv in der Pulpa ist weit mehr als eine Schmerzquelle. Er steuert Durchblutung, Abwehr und Dentinbildung und liefert beim Kauen fein abgestufte Informationen an das Gehirn. Diese komplexe Funktion erklärt, warum der Erhalt vitaler Zähne in der modernen Zahnmedizin höchste Priorität hat. Erkennen Sie Schmerzsignale als wichtige Hinweise und suchen Sie frühzeitig eine Praxis auf. Mit gezielter Vorsorge, moderner Diagnostik und zeitgemäßen Therapieoptionen lassen sich selbst schwer geschädigte Zähne in vielen Fällen erhalten und ihre natürliche Funktion über Jahrzehnte bewahren.
Häufig gestellte Fragen zum Thema „Warum haben Zähne Nerven“
Können Zahnnerven nach einem Unfall von selbst wieder heilen?
Eine spontane Regeneration des Zahnnervs ist möglich, aber nur unter bestimmten Voraussetzungen. Bei leichten Traumata, etwa einer Konkussion ohne sichtbare Schäden, kann sich die Pulpa über Wochen bis Monate erholen. Entscheidend sind die Erhaltung der Blutversorgung an der Wurzelspitze und das Ausbleiben einer bakteriellen Infektion. Kommt es jedoch zu einer stärkeren Verschiebung, einer Fraktur oder einer Freilegung der Pulpa, sinkt die Regenerationswahrscheinlichkeit deutlich. In solchen Fällen kontrolliert der Zahnarzt die Vitalität über mehrere Monate und greift erst bei eindeutigen Zeichen einer irreversiblen Schädigung ein.
Warum reagieren benachbarte Zähne mit, wenn nur ein Zahn entzündet ist?
Das Phänomen nennt sich ausstrahlender Schmerz und hängt mit der Anatomie des Trigeminusnervs zusammen. Die Fasern mehrerer Zähne laufen im Gehirn in denselben Kerngebieten zusammen. Dort kann das Gehirn die exakte Quelle eines starken Schmerzreizes nicht immer zuverlässig unterscheiden. Patienten beschreiben deshalb oft Beschwerden in der falschen Region, etwa im Unterkiefer, obwohl der eigentliche Entzündungsherd im Oberkiefer liegt. Auch Schmerzen, die bis ins Ohr, in die Schläfe oder in den Nacken ziehen, gehören zu diesem Muster. Die präzise Lokalisation gelingt erst durch gezielte klinische und bildgebende Untersuchungen.
Wie unterscheidet sich der Nerv im Milchzahn vom Nerv im bleibenden Zahn?
Milchzähne besitzen eine verhältnismäßig große Pulpa im Vergleich zur umgebenden Hartsubstanz. Die Dentinschicht ist dünner, die Pulpahörner reichen näher an die Oberfläche. Dadurch erreichen kariöse Prozesse den Nerv schneller und Entzündungen breiten sich rascher aus. Gleichzeitig ist die Pulpa eines Milchzahns eng mit dem Wachstum des darunter liegenden bleibenden Zahns verbunden. Schäden am Milchzahnnerv können deshalb die Entwicklung der Zahnkrone oder die Durchbruchszeit des Nachfolgers beeinflussen. In der Kinderzahnheilkunde kommen angepasste Behandlungsverfahren zum Einsatz, die diese Besonderheiten berücksichtigen.
Ist ein devitaler Zahn wirklich ein toter Zahn?
Der Begriff toter Zahn ist umgangssprachlich verbreitet, aber nicht ganz präzise. Nach einer Wurzelkanalbehandlung fehlt zwar das innere Nerven- und Gefäßgewebe, der Zahn selbst bleibt jedoch fest im Kiefer verankert und ist über den Zahnhalteapparat weiterhin biologisch eingebunden. Er nimmt Druck wahr, reagiert auf Überlastung und nimmt am physiologischen Auf- und Abbau des Kieferknochens teil. Korrekter wäre die Bezeichnung devitaler oder wurzelbehandelter Zahn. Mit einer stabilen Versorgung, etwa einer Krone, kann er viele Jahre funktionstüchtig bleiben und muss nicht zwingend entfernt werden.
Welche Fehler führen häufig zu unnötigen Nervenschäden?
Viele Nervenschäden entstehen durch vermeidbare Fehler im Alltag und in der Behandlung. Zu den häufigsten Ursachen zählen das Verschleppen kleiner Beschwerden, übermäßiger Konsum saurer Getränke, zu harte Zahnbürsten mit falscher Putztechnik und unbehandelter Bruxismus. Auch das Öffnen von Flaschen mit den Zähnen oder das Zerbeißen harter Gegenstände führt regelmäßig zu Mikrorissen. Auf Behandlungsseite kann unzureichende Kühlung beim Schleifen, eine zu tiefe Präparation ohne Schutzmaßnahmen oder eine undichte Füllung die Pulpa schädigen. Eine sorgfältige Diagnostik, moderne Ausrüstung und eine offene Kommunikation zwischen Patient und Behandler reduzieren diese Risiken erheblich.