Pulpitis bezeichnet die Entzündung des Zahnmarks und kann akute oder chronische Formen annehmen. Die Ursachen sind vielfältig: von bakteriellen Infektionen durch unbehandelte Karies über mechanische Traumata bis hin zu chemischen Reizungen. Eine frühzeitige Diagnose und passende Therapie sind entscheidend, um Schmerzen zu lindern und eine irreparable Schädigung der Zahnpulpa zu verhindern. In dieser umfassenden Darstellung erfahren Sie, wie sich Pulpitis äußert, welche Diagnoseverfahren zur Verfügung stehen und welche Behandlungsschritte wirklich helfen. Zudem erhalten Sie praxisnahe Tipps zur Nachsorge und Prävention.
Was ist Pulpitis?
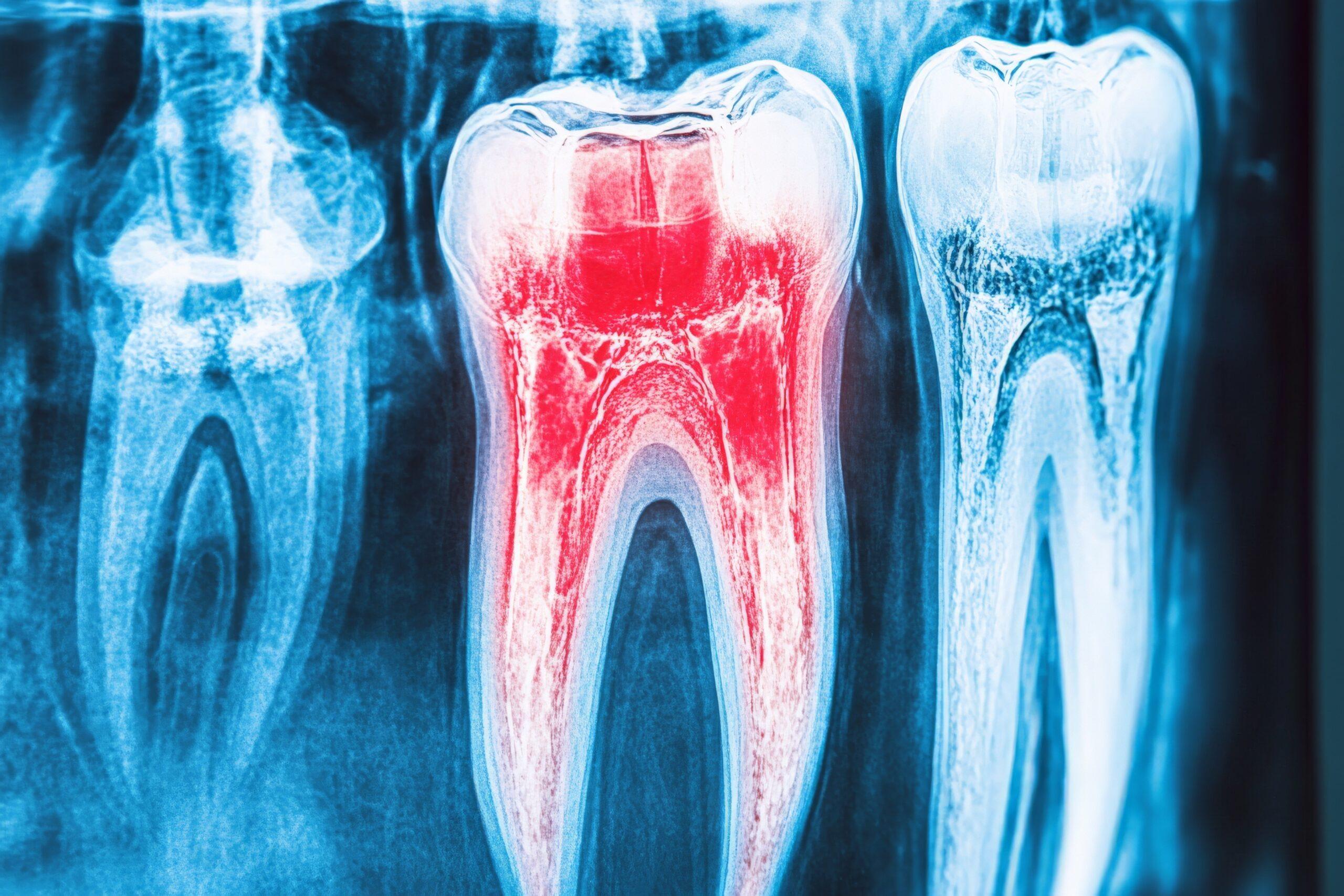
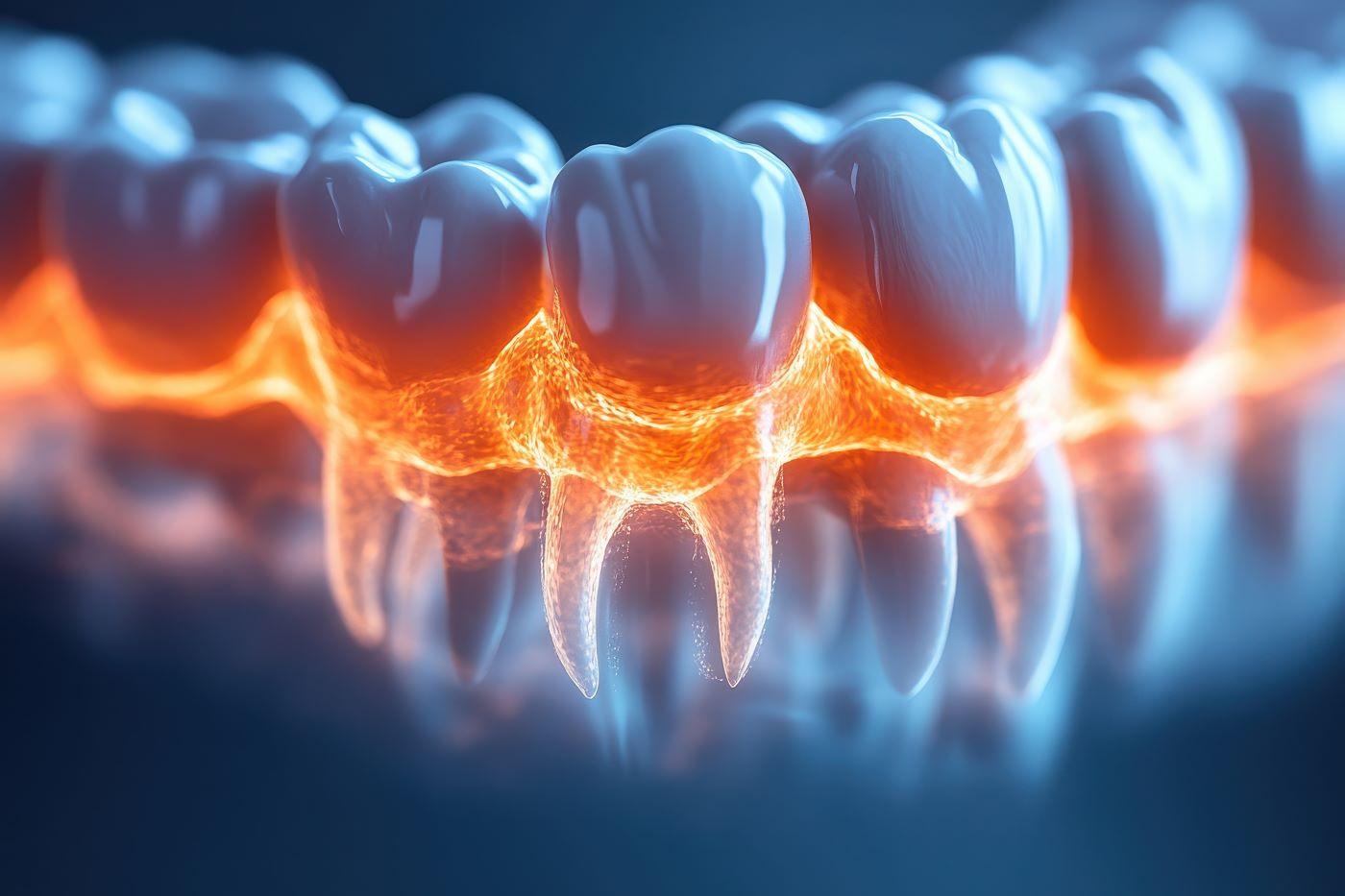
Die Pulpitis ist eine Entzündung des Zahnmarks (Pulpa), das sich im Inneren des Zahns befindet. Dieses weiche Gewebe beinhaltet ein Netzwerk aus Nervenfasern, Blutgefäßen und Bindegewebe, das den Zahn mit Nährstoffen versorgt und sensorische Reize weiterleitet. Wird die Pulpa durch Karies, Risse im Zahn oder starke Temperaturreize geschädigt, reagiert sie mit einer Entzündungsreaktion, um Erreger zu bekämpfen und geschädigtes Gewebe abzubauen. Da der Zahn von hartem Schmelz und Dentin umgeben ist, kann der Druck im Inneren nicht entweichen—dies führt zu starken Schmerzen und einer schnell fortschreitenden Schädigung.
- Akute Pulpitis: Typisch sind plötzliche, starke, pulsierend-stechende Schmerzen, oft verstärkt durch heiße oder kalte Reize. Meist dringen Bakterien schnell ins Zahninnere vor und lösen eine intensive Abwehrreaktion aus.
- Chronische Pulpitis: Verläuft langsamer und kann zunächst nur geringe oder wechselhafte Beschwerden verursachen. Ohne Behandlung kann die Entzündung über Monate bestehen bleiben und das Gewebe zunehmend zerstören.
Bleibt eine Pulpitis unbehandelt, kann sich die Entzündung auf das umgebende Knochengewebe ausweiten (Periapikalentzündung) und langfristig zum Zahnverlust führen. Eine frühzeitige Diagnose und Therapie sind daher unerlässlich.
Ursachen der Pulpitis
Die Entzündung der Zahnpulpa kann durch unterschiedlichste Reize ausgelöst werden. Meist dringen Bakterien oder physikalische und chemische Einflüsse in das weiche Gewebe ein und rufen dort eine schmerzhafte Abwehrreaktion hervor. Häufige Auslöser im Überblick:
- Kariesbefall: Tiefe kariöse Läsionen durchbrechen das schützende Dentin, sodass Bakterien ins Zahninnere gelangen und dort Giftstoffe sowie Entzündungsmediatoren freisetzen.
- Mechanische Traumata: Starke Stöße, Unfälle oder Zähneknirschen können Risse im Zahnschmelz verursachen, die das Zahnmark direkt schädigen und für eine Entzündung prädisponieren.
- Thermische Reize: Häufige Wechsel zwischen extrem heißen und kalten Speisen oder Getränken führen zu Mikrorissen im Dentin, durch die Reizstoffe in die Pulpa vordringen.
- Chemische Reizstoffe: Unverträglichkeiten auf Füllungsmaterialien, aggressive Desinfektionslösungen oder säurehaltige Mundspüllösungen können das Pulpagewebe reizen und eine Entzündungsreaktion auslösen.
- Parodontale Erkrankungen: Tiefe Zahnfleischtaschen bei Parodontitis ermöglichen es Bakterien, entlang der Wurzeloberfläche bis zur Wurzelspitze vorzudringen und das Zahnmark zu infizieren.
Oft wirken mehrere Faktoren kumulativ und verschärfen den Entzündungsprozess. Regelmäßige zahnärztliche Kontrollen, konsequente Mundhygiene und eine rechtzeitige Versorgung kariöser Stellen sind entscheidend, um das Fortschreiten zu verhindern und eine voll ausgeprägte Pulpitis zu vermeiden.
Symptome der Pulpitis
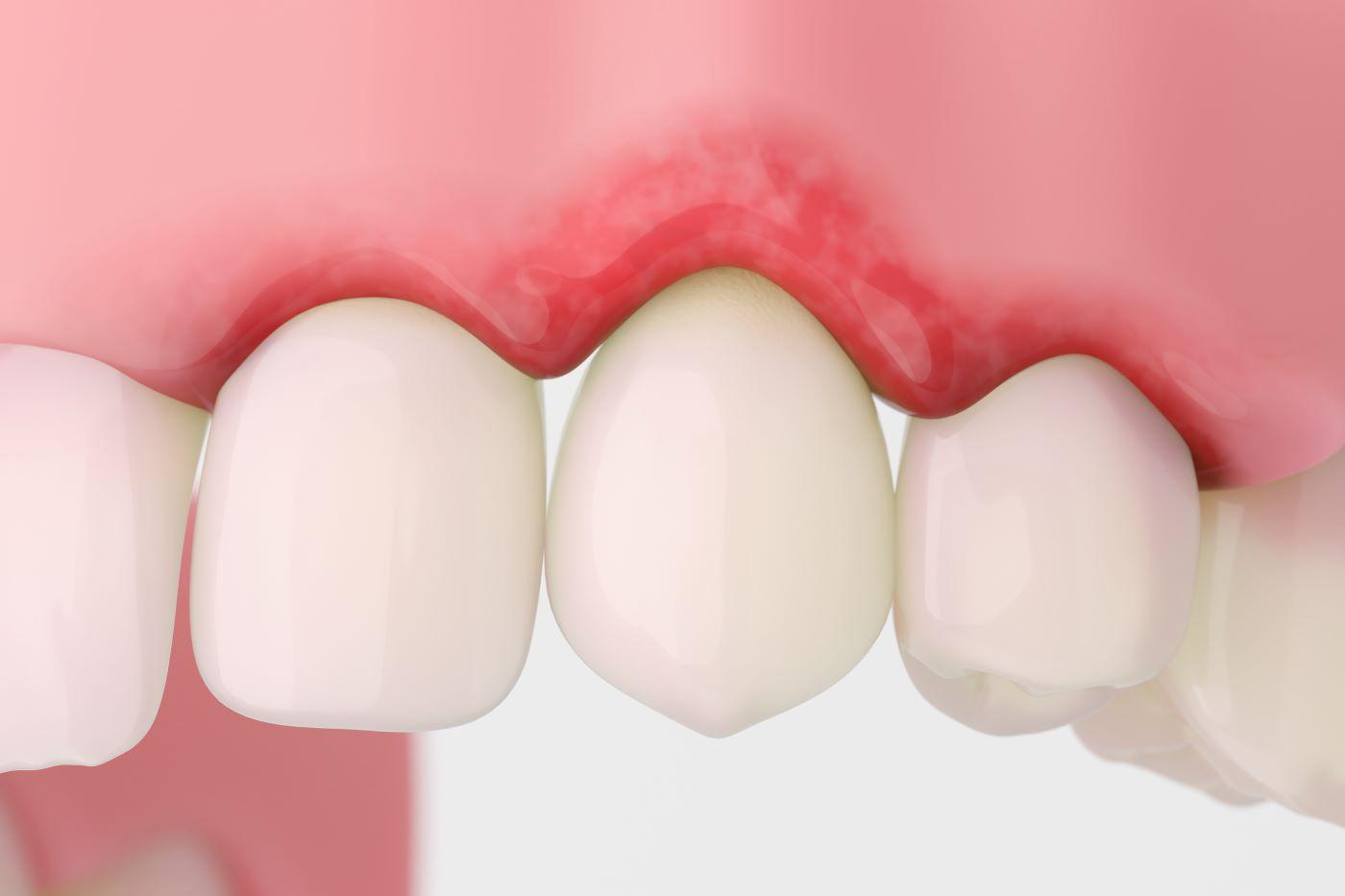
Die Symptome einer Pulpitis äußern sich meist durch sehr starke und oft lähmende Zahnschmerzen, die Betroffene in ihrer Lebensqualität erheblich einschränken können. Charakteristisch sind heftige, pochende Schmerzen, die in Wellen auftreten und sich nachts deutlich verstärken, da der Druck im Gewebe steigt. Hinzu kommen ausgeprägte Temperaturempfindlichkeiten: heiße oder kalte Speisen lösen anhaltende Schmerzattacken aus, die länger als eine halbe Minute andauern. Schon leichtes Antippen des Zahns oder das Beißen auf harte Nahrung führt zu stechenden Empfindungen. In vielen Fällen treten spontan Schmerzschübe ohne erkennbaren äußeren Reiz auf, die tief in den Kiefer oder bis in die Schläfenregion ausstrahlen können. Bei fortschreitender Entzündung entstehen Begleiterscheinungen wie Schwellungen und unangenehmer Geschmack im Mund.
- Starke, pochende Zahnschmerzen, die in Intervallen auftreten und häufig nachts schlimmer werden.
- Empfindlichkeit bei Kälte und Wärme, die länger als 30 Sekunden nach Einwirkung bestehen bleibt.
- Schmerzverstärkung beim Kauen oder Antippen des betroffenen Zahns.
- Spontan auftretende Schmerzen ohne erkennbaren äußeren Reiz.
- Ausstrahlende Schmerzen in Kiefer, Ohr oder Schläfe.
- Aufgeschwollene Wange bei Übergang in periapikale Entzündung.
- Verfärbung des Zahns im späten Stadium.
- Schlechter Geschmack oder Mundgeruch bei nässender Infektion.
Je nach Form und Ausprägung können weitere Symptome wie Verfärbungen des Zahns oder übler Geschmack auftreten. Akute Formen zeigen intensivere Beschwerden, während chronische Pulpitis oft schleichend verläuft. Um die Erkrankung rasch zu stoppen und Langzeitschäden zu vermeiden, ist eine zahnärztliche Untersuchung bei den ersten Anzeichen unverzichtbar.
Diagnoseverfahren bei Pulpitis
Die präzise Diagnose einer Pulpitis setzt auf die Kombination mehrerer Untersuchungsmethoden, um Entzündungsgrad und Zahnpulpa-Funktion umfassend zu beurteilen. Durch die abgestimmte Anwendung aus visueller Begutachtung, Vitalitätstests und bildgebenden Verfahren lassen sich Differenzialdiagnosen absichern und gezielte Therapieempfehlungen ableiten. Ein fundiertes Diagnoseprotokoll gewährleistet, dass sowohl reversible als auch irreversible Entzündungsstadien frühzeitig erkannt werden.
- Visuelle Untersuchung: Detaillierte Inspektion auf Kariesdefekte, Risse, Füllungsränder oder Verfärbungen, die als Eintrittspforten für Bakterien dienen.
- Vitalitätstest: Kälte- und Wärmetests werden angewendet, um die Sensibilität und Schädigung des Nervengewebes im Zahnmark zu prüfen.
- Elektrischer Pulpentest: Durch Anlegen eines geringen Stroms wird die Leitfähigkeit des Pulpagewebes gemessen, um Nervfunktion und Vitalität objektiv zu beurteilen.
- Röntgenaufnahme: Periapikale Aufnahmen zeigen entzündliche Veränderungen an Wurzelspitzen, Knochenabbau und mögliche apikale Abszesse.
- Perkussionstest: Sanftes Abklopfen des Zahns deckt Schmerzlokalisation und Intensität auf und hilft, apikale Beteiligung zu erkennen.
- Palpation: Druck auf das umgebende Zahnfleisch deckt Schwellungen und Druckschmerz bei Periapikalentzündungen auf.
Durch die integrative Auswertung von Anamnese, klinischem Befund und Bildgebung kann der Zahnarzt den genauen Entzündungszustand der Pulpa bestimmen und eine passgenaue Therapie – von konservativen Maßnahmen bis zur Wurzelkanalbehandlung – einleiten.
Effektive Behandlungsmöglichkeiten
Eine erfolgreiche Therapie bei Pulpitis zielt darauf ab, Schmerzen schnell zu lindern und die Entzündungsquelle nachhaltig zu beseitigen. Hierzu kommen oft mehrere aufeinander abgestimmte Maßnahmen zum Einsatz, die individuell auf das Ausmaß der Entzündung und den Zustand des Zahns abgestimmt werden. Die folgenden Schritte gelten als bewährte Standards in der endodontischen Behandlung:
- Entfernen der Karies: Gründliches Entfernen aller kariösen Anteile und zerstörter Dentinanteile, um die bakteriellen Erregerbasis aus dem Zahninneren zu eliminieren.
- Medikamentöse Versorgung: Lokales Einbringen von desinfizierenden Spüllösungen und Medikamenten in den Wurzelkanal; bei ausgedehnten Entzündungen ergänzend systemische Antibiotika zur Infektionskontrolle.
- Wurzelkanalbehandlung: Mechanische Aufbereitung der Kanäle mit Feilen, wiederholte Desinfektionsspülungen und abschließende, dichte Wurzelkanalfüllung, um erneutes Eindringen von Bakterien zu verhindern.
- Schmerztherapie: Kurzfristige Gabe von NSAR oder Paracetamol, um akute Beschwerden zu mildern und dem Gewebe Erholung zu ermöglichen.
- Provisorische oder definitive Versorgung: Temporäre Versiegelung während der Behandlung sowie abschließendes Anbringen einer stabilen Füllung oder Krone für langfristigen Schutz und Funktionserhalt.
- Extraktion: Bei Zähnen ohne ausreichende Zahnhartsubstanz oder bei versagter Wurzelkanaltherapie als letzte Maßnahme, um Schmerzen zu beseitigen und angrenzende Strukturen zu schützen.
Die Auswahl und Reihenfolge dieser Schritte richtet sich nach der Schwere der Entzündung, der restlichen Zahnsubstanz und dem Allgemeinzustand des Patienten. In den meisten Fällen bietet eine sorgfältig durchgeführte Wurzelkanalbehandlung die beste Chance, den Zahn langfristig zu erhalten und wieder schmerzfrei nutzen zu können.
Nachsorge und Prävention
Die Nachsorge nach einer Pulpitis-Behandlung ist genauso wichtig wie die Therapie selbst, denn nur so lässt sich ein Rückfall vermeiden. Eine strukturierte Kombination aus regelmäßigen Kontrollen, sorgfältiger Mundpflege und gezielten Schutzmaßnahmen stärkt den Zahn nachhaltig und beugt erneutem Eindringen von Bakterien vor. Die folgenden Punkte zeigen, welche Maßnahmen Sie konsequent umsetzen sollten:
- Regelmäßige Kontrollen: Vereinbaren Sie alle sechs Monate eine umfassende Untersuchung inklusive Röntgenkontrolle und professionelle Zahnreinigung, um versteckte Defekte frühzeitig zu erkennen und Zahnbeläge gründlich zu entfernen.
- Mundhygiene: Putzen Sie Ihre Zähne mindestens zweimal täglich mit fluoridhaltiger Zahnpasta und verwenden Sie täglich Zahnseide oder Interdentalbürsten, um auch schwer zugängliche Stellen frei von Plaque zu halten.
- Ernährungsbewusstsein: Reduzieren Sie den täglichen Konsum von zucker- und säurehaltigen Lebensmitteln, trinken Sie nach säurehaltigen Speisen ausreichend Wasser und wählen Sie zuckerarme Snacks.
- Fluorid- und Versiegelungstherapie: Nutzen Sie fluoridhaltige Gele, Lacke oder Fissurenversiegelungen, die den Zahnschmelz härten und tiefe Fissuren abdichten, um Kariesneubefall zu verhindern.
- Frühzeitige Kariesversorgung: Lassen Sie erste Anzeichen wie weiße Flecken oder rauhe Stellen sofort behandeln, um eine Ausbreitung von Karies und erneute Entzündungen zu verhindern.
Durch konsequente Nachsorge und präventive Maßnahmen stärken Sie die Widerstandskraft Ihrer Zähne und minimieren das Risiko einer erneuten Pulpitis. Achten Sie auf kleinste Veränderungen und konsultieren Sie bei Unsicherheiten Ihren Zahnarzt, um langfristig beschwerdefrei zu bleiben.
FAQ - Häufige Fragen zur Pulpitis
Wie unterscheidet man akute von chronischer Pulpitis?
Die akute Pulpitis zeichnet sich durch plötzlich einsetzende, starke und oft pulsierende Zahnschmerzen aus, die bei Temperaturreizen besonders intensiv sind. Chronische Pulpitis hingegen verläuft schleichend mit wechselnd starken Symptomen und kann gelegentlich in einen Schmerzfreien Zustand übergehen, bevor sie erneut aufflammt. Die Diagnose erfolgt mittels Vitalitätstest und Schmerzbeschreibungen des Patienten, ergänzt durch Röntgenaufnahmen, um das Ausmaß der Entzündung festzustellen.
Kann Pulpitis von selbst heilen?
Eine ausgeprägte Pulpitis heilt ohne zahnärztliche Intervention nicht aus und verschlechtert sich in der Regel mit der Zeit. Aufgrund der geschützten Lage des Zahnmarks können Abwehrmechanismen allein die Entzündung nicht vollständig bekämpfen. Lediglich sehr frühe, reversible Pulpitissymptome, wie leichte Temperaturüberempfindlichkeit, können sich ohne invasive Maßnahmen stabilisieren. Beim Auftreten deutlicher Schmerzsymptome ist jedoch stets eine professionelle Behandlung notwendig.
Wann sollte man einen Zahnarzt aufsuchen?
Ein zeitnaher Besuch beim Zahnarzt ist angezeigt, sobald Sie länger andauernde oder spontan auftretende Zahnschmerzen verspüren, die nicht durch kurzzeitige Reize erklärt werden können. Insbesondere nächtliche Schmerzspitzen, anhaltende Empfindlichkeit gegenüber Kälte und Wärme sowie Schwellungen im Wangenbereich erfordern eine rasche Abklärung. Je früher die Entzündung diagnostiziert wird, desto besser sind die Chancen auf einen Zahnerhalt.
Wie schmerzhaft ist eine Wurzelkanalbehandlung?
Dank moderner Anästhesieverfahren und minimalinvasiver Techniken verläuft die Wurzelkanalbehandlung heute in der Regel schmerzfrei. Nach dem Eingriff können leichte bis mäßige Beschwerden auftreten, die mit Standard-Schmerzmitteln gut beherrschbar sind. Durch eine sorgfältige Betreuung und Nachsorge lassen sich postoperative Schmerzen minimieren, sodass Sie schnell wieder beschwerdefrei essen und sprechen können.
Fazit
Eine frühzeitige Erkennung und gezielte Behandlung der Pulpitis ist entscheidend, um Zahnschmerzen effektiv zu lindern und den Zahn langfristig zu erhalten. Achten Sie auf charakteristische Symptome wie anhaltende Temperaturempfindlichkeit, pochende Schmerzen und Schwellungen. Mithilfe moderner Diagnostik und endodontischer Therapie lassen sich Entzündungen des Zahnmarks zuverlässig behandeln. Ergänzend sorgt eine konsequente Nachsorge mit guter Mundhygiene, regelmäßigen Kontrollen und präventiven Maßnahmen dafür, dass erneute Entzündungen möglichst vermieden werden. So bleibt Ihre Zahngesundheit langfristig erhalten und Sie können Schmerzen vorbeugen.