Der Zahnhalteapparat bezeichnet die Gesamtheit aller Strukturen, die einen Zahn fest im Kiefer verankern. Dieses biologische System aus Wurzelhaut, Wurzelzement, Knochen und Zahnfleisch trägt jeden Zahn lebenslang und gleicht Kaukräfte aus.
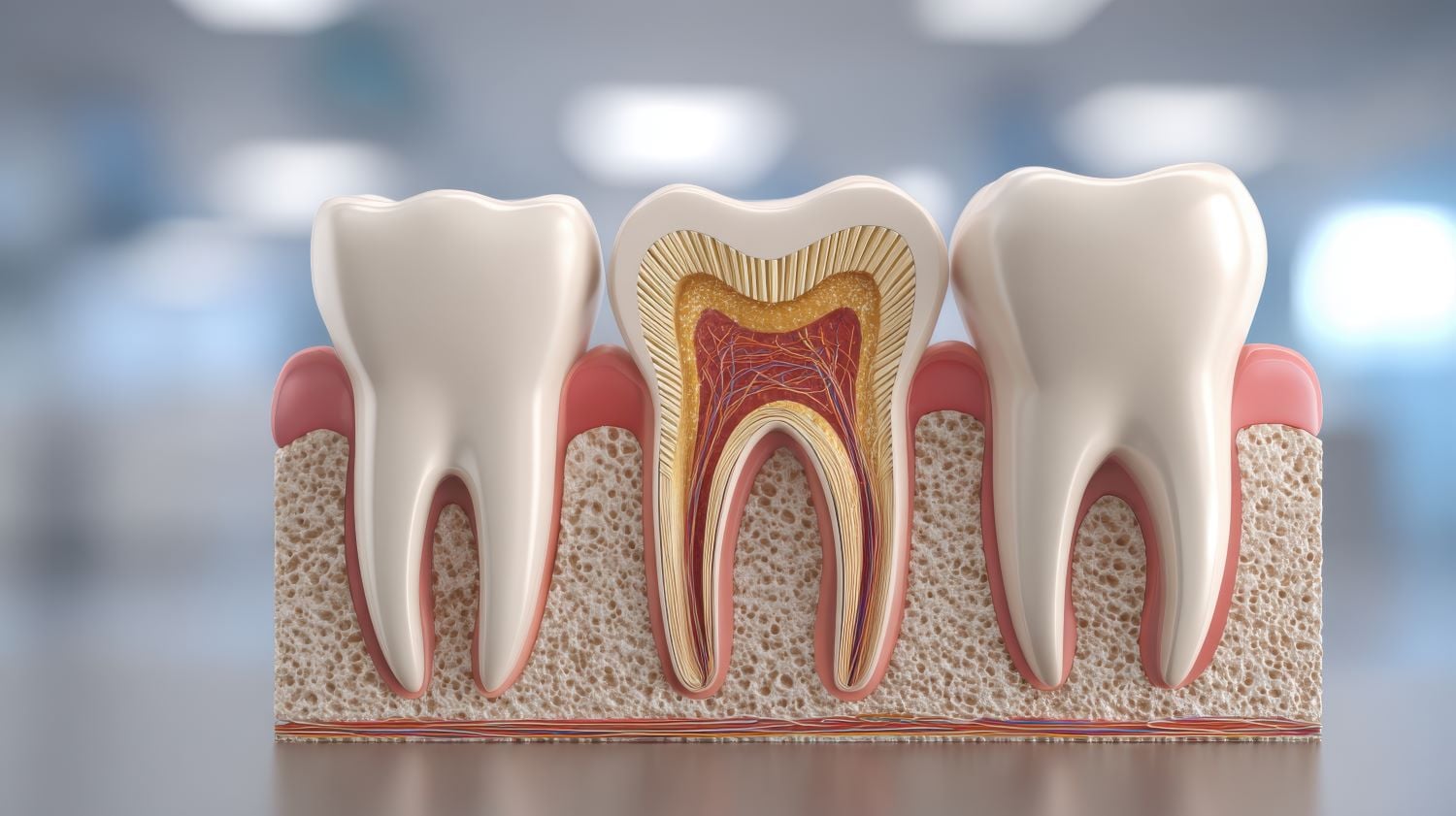
Wer einen Zahn betrachtet, sieht meist nur die Krone. Unter dem Zahnfleisch arbeitet jedoch ein hochkomplexes Halte- und Stützsystem, das den Zahn mit dem Kieferknochen verbindet. Fachleute sprechen vom Parodontium oder eben vom Zahnhalteapparat. Vier Gewebearten greifen hier ineinander und bilden eine funktionelle Einheit, die Druck, Zug und Scherkräfte beim Kauen abfedert.
Diese Strukturen sind nicht nur Halterung, sondern auch Frühwarnsystem. Über feine Nervenfasern melden sie kleinste Belastungen an das Gehirn zurück. Sobald Bakterien, Fehlbelastung oder Allgemeinerkrankungen das Gleichgewicht stören, reagiert das Gewebe empfindlich. Verstehen Sie den Aufbau dieses Systems, erkennen Sie Warnzeichen früher und können Zahnverlust gezielt vorbeugen.
Aufbau des Zahnhalteapparats
Das Parodontium besteht aus vier funktionell verbundenen Komponenten. Jede erfüllt eine eigene Aufgabe, doch erst das Zusammenspiel sichert die Standfestigkeit eines Zahns. Wenn auch nur ein Teil geschwächt ist, leiden die anderen mit.
Welche vier Strukturen bilden den Zahnhalteapparat?
Zum Halteapparat gehören das Zahnfleisch (Gingiva), die Wurzelhaut (Desmodont oder Periodontalligament), der Wurzelzement (Cementum) sowie der Alveolarknochen, also der zahntragende Anteil des Kieferknochens. Diese Gewebe entstehen während der Zahnentwicklung gemeinsam aus dem Zahnsäckchen und bleiben zeitlebens eng verzahnt.
Das Zahnfleisch umschließt den Zahnhals und bildet einen schützenden Saum. Der Wurzelzement überzieht die Zahnwurzel als dünne Knochenähnliche Schicht. Die Wurzelhaut liegt zwischen Zement und Knochen und besteht aus zugfesten Fasern. Der Alveolarknochen bildet die Zahnfächer, in denen die Wurzeln stecken.
Was ist das Zahnfleisch genau?
Die Gingiva ist eine spezialisierte Form der Mundschleimhaut. Sie liegt dem Knochen straff auf und endet am Zahn mit einer feinen Anheftung, dem sogenannten Saumepithel. Diese Verbindungszone ist nur wenige Zellschichten dick, aber entscheidend. Sie versiegelt den Übergang zwischen Mundhöhle und tieferem Gewebe.
Gesunde Gingiva erkennen Sie an einer blassrosa Farbe, einer leicht stippelten Oberfläche und straffer Konsistenz. Sie blutet nicht beim Zähneputzen. Verfärbt sich das Zahnfleisch dunkelrot, schwillt an oder zieht sich zurück, deutet das auf eine Entzündung hin. Zwischen Zahn und Gingiva existiert ein etwa ein bis zwei Millimeter tiefer Spalt, die Sulkus genannte Furche. Wird sie tiefer als drei Millimeter, sprechen Zahnärzte von einer Zahnfleischtasche.
Welche Aufgabe hat die Wurzelhaut?
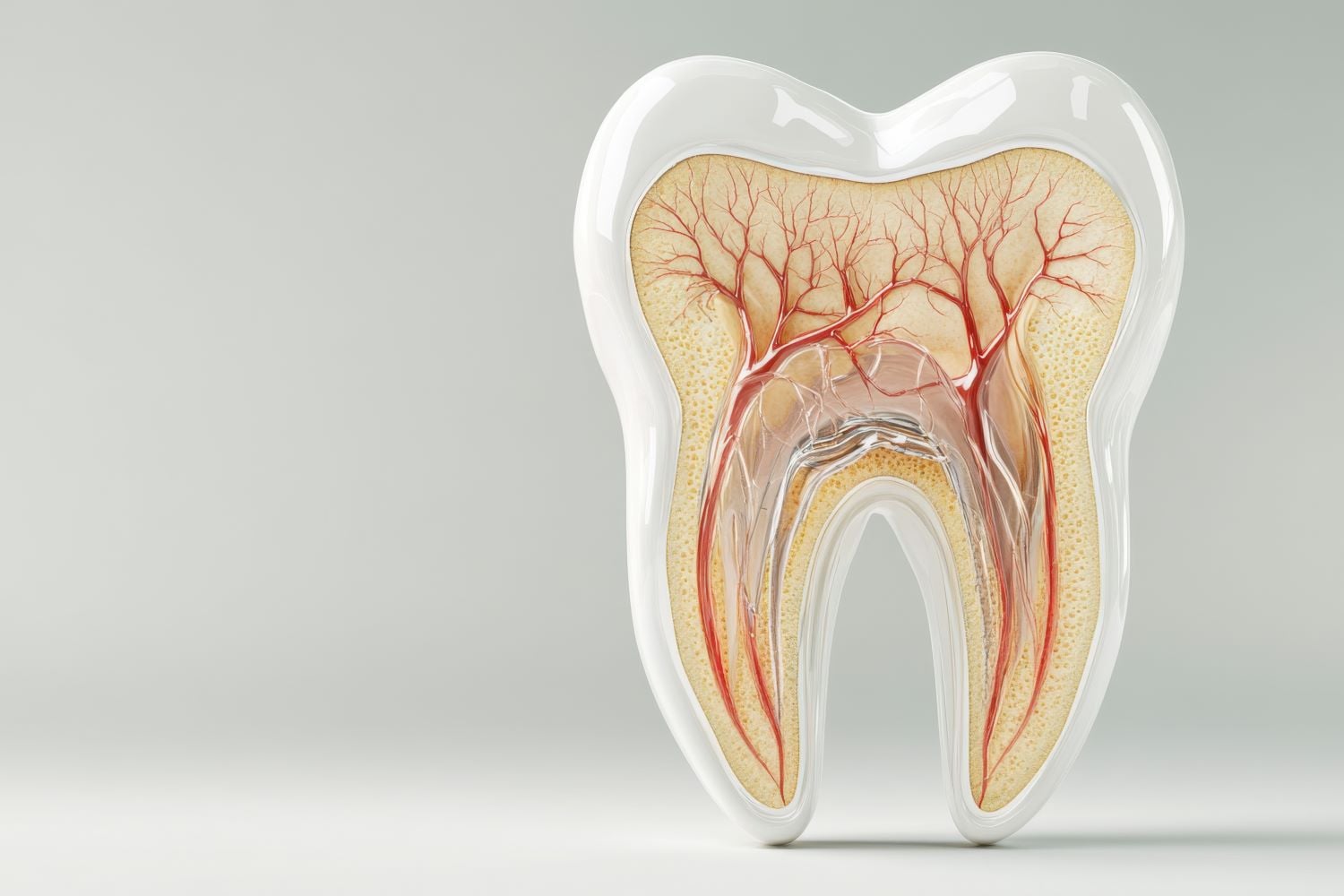
Die Wurzelhaut ist ein hauchdünnes Bindegewebe von etwa 0,15 bis 0,38 Millimetern Stärke. Sie füllt den Spalt zwischen Wurzelzement und Knochen aus. In ihr verlaufen die Sharpey-Fasern, kollagene Bündel, die wie ein Hängemattennetz den Zahn im Knochenfach aufhängen. Diese Aufhängung ist der Grund, warum Zähne nicht starr im Kiefer sitzen.
Beim Kauen federt die Wurzelhaut die Belastung ab. Ein gesunder Zahn weicht unter Druck minimal nach, etwa 0,1 Millimeter, und kehrt danach in seine Ausgangslage zurück. In der Wurzelhaut sitzen außerdem Blutgefäße, Lymphbahnen und feine Mechanorezeptoren. Letztere registrieren Belastung und Lage des Zahns mit hoher Präzision. Diese Eigenwahrnehmung nennt sich Propriozeption und steuert mit, wie kräftig Sie zubeißen.
Was leistet der Wurzelzement?
Der Zement ist eine knochenähnliche Hartsubstanz, die die Zahnwurzel überzieht. Anders als Knochen wird er kaum umgebaut und enthält keine Blutgefäße. Seine Hauptaufgabe ist die Verankerung der Sharpey-Fasern. An ihrer Wurzelseite strahlen die kollagenen Bündel in den Zement ein und werden dort fest eingebaut.
Im Laufe des Lebens lagert sich neuer Zement an. Diese Apposition gleicht Abnutzung der Kauflächen aus und sorgt dafür, dass die Faserverankerung stabil bleibt. Der Zement ist außerdem regenerationsfähig. Nach kleineren Verletzungen oder bei kieferorthopädischen Bewegungen kann sich neue Substanz bilden. Tiefgreifende Schäden, etwa nach starken Wurzelresorptionen, bleiben jedoch oft bestehen.
Welche Rolle spielt der Alveolarknochen?
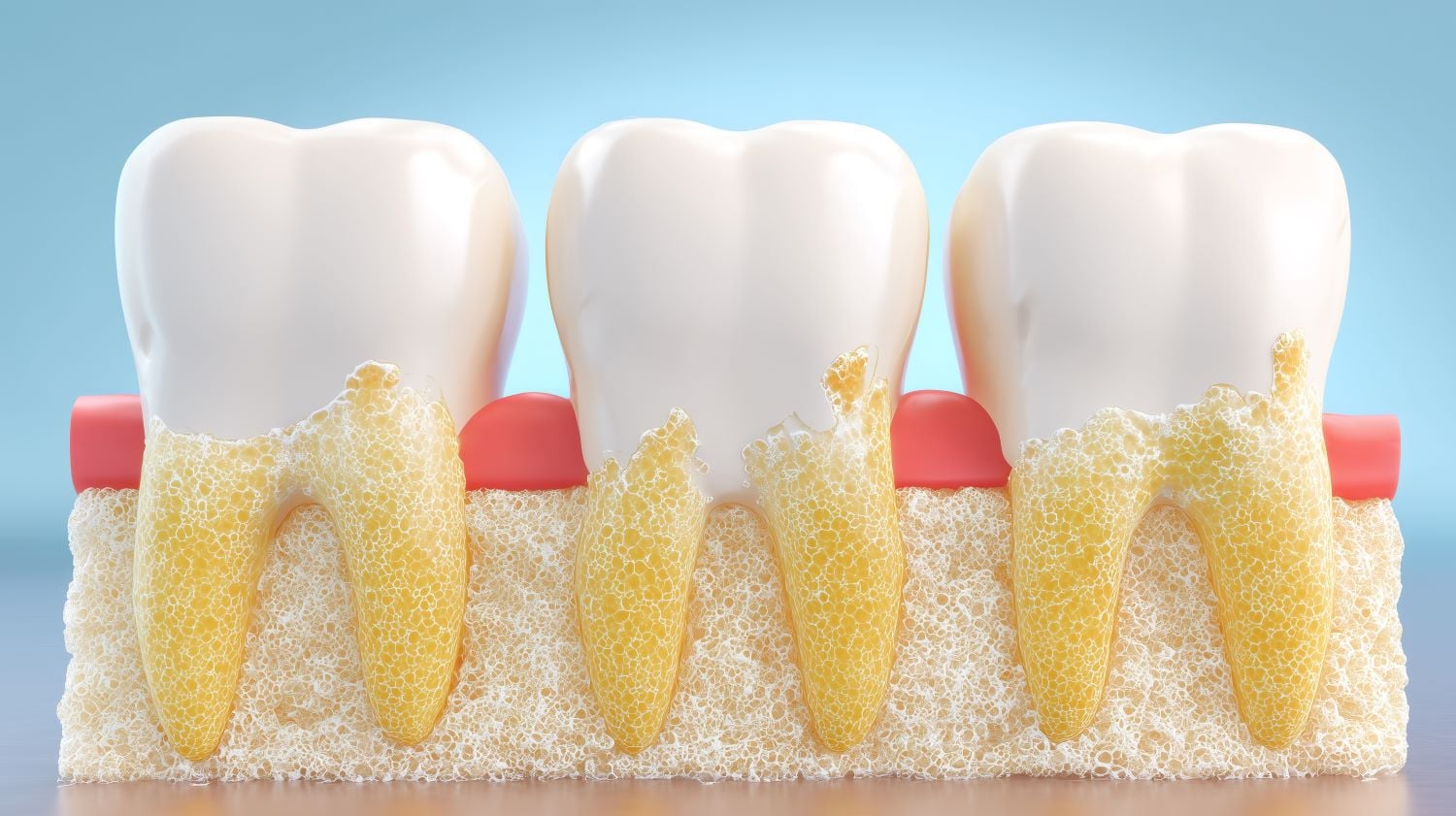
Der Alveolarfortsatz ist der zahntragende Teil von Ober- und Unterkiefer. Er bildet die Alveolen, also die knöchernen Zahnfächer. Die innere Wand jeder Alveole heißt Lamina dura und zeigt sich im Röntgenbild als feine weiße Linie um die Wurzel. In dieser Wand verankern sich die Sharpey-Fasern auf der Knochenseite.
Alveolarknochen reagiert sehr empfindlich auf Belastung. Bleibt der mechanische Reiz aus, etwa nach einem Zahnverlust, baut der Körper das Gewebe ab. Bereits in den ersten sechs Monaten nach Extraktion verliert der Knochen messbar an Höhe und Breite. Dieser Schwund ist einer der Gründe, warum Zahnärzte nach Zahnverlust frühzeitig zu Implantaten oder anderen Lösungen raten.
Funktionen des Halteapparats
Das System leistet mehr als nur Halt. Es sorgt für Beweglichkeit, Reizverarbeitung, Knochenstoffwechsel und Schutz vor Infektionen. Diese Funktionen lassen sich nicht trennen, weil jede Komponente mehrere Rollen übernimmt.
Wie verteilt der Halteapparat Kaukräfte?
Beim Kauen wirken Kräfte von 100 bis über 600 Newton auf die Zähne. Würden diese Kräfte direkt auf den Knochen treffen, käme es zu Knochenschwund oder Frakturen. Die Wurzelhaut wandelt Druckkräfte in Zugkräfte um. Beim Biss spannen sich die schräg verlaufenden Faserbündel und ziehen am Knochen statt ihn zu stauchen.
Diese Umwandlung ist physiologisch günstig. Knochen reagiert auf Zugreize mit Aufbau, auf Dauerdruck mit Abbau. Die Anordnung der Sharpey-Fasern sorgt also dafür, dass der Knochen während des Kauens dichter und kräftiger wird. Bei Zähnen, die regelmäßig belastet werden, bleibt die Lamina dura stabil. Bei Nichtgebrauch verschwindet sie nach und nach.
Wie schützt das Parodontium vor Bakterien?
Der Mundraum enthält Hunderte Bakterienarten. Die Eintrittspforte zum tieferen Gewebe ist der Sulkus zwischen Zahn und Zahnfleisch. Hier hält das Saumepithel mit Hemidesmosomen einen festen Verschluss. Aus dem Bindegewebe strömt zusätzlich eine geringe Menge Sulkusflüssigkeit nach außen und spült Keime weg. Diese Flüssigkeit enthält Antikörper, weiße Blutkörperchen und antimikrobielle Substanzen.
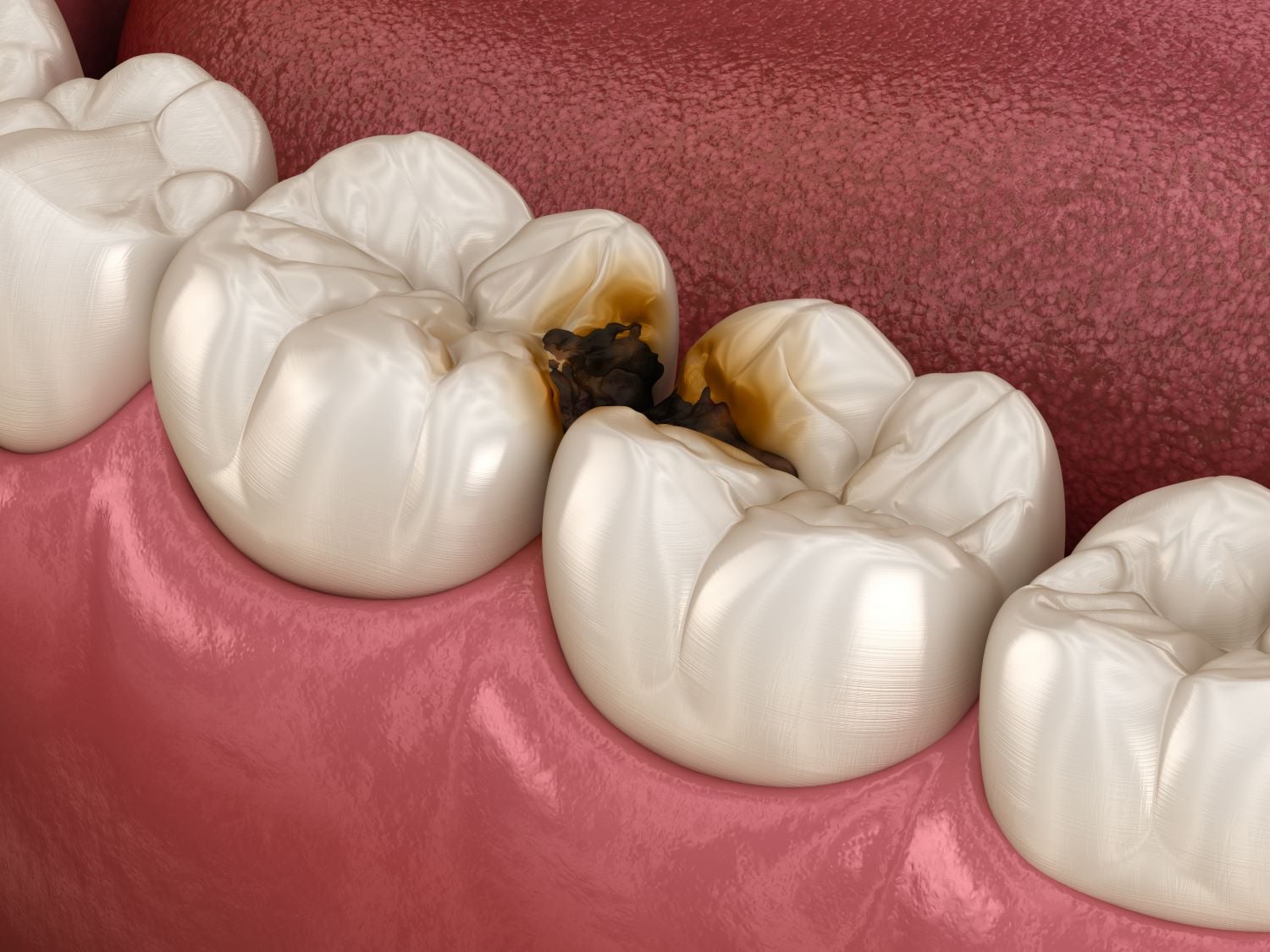
Wenn Plaque, also bakterieller Belag, sich am Zahnhals ansammelt, reagiert das Immunsystem. Zunächst entsteht eine reversible Entzündung des Zahnfleischs, die Gingivitis. Bleibt der Reiz bestehen, dringen Bakterien tiefer vor. Die Abwehrzellen produzieren Botenstoffe, die zwar Bakterien bekämpfen, gleichzeitig aber Bindegewebe und Knochen zerstören. So entwickelt sich eine Parodontitis.
Welche Rolle spielt die Eigenwahrnehmung der Zähne?
In der Wurzelhaut liegen besondere Sensoren, die feinste Druckunterschiede registrieren. Sie erkennen, ob Sie auf ein Sandkorn beißen oder auf weiches Brot. Diese Information geht an das Kausystem zurück und steuert die Muskelaktivität. Ohne diese Rückmeldung würden Sie übermäßig fest zubeißen und Zähne gefährden.
Implantate haben keine Wurzelhaut. Sie sind direkt mit dem Knochen verwachsen. Patienten mit Implantaten berichten daher häufig, sie könnten anfangs schlechter dosieren, wie hart sie kauen. Mit der Zeit übernimmt der umliegende Knochen einen Teil dieser Wahrnehmung, doch die Präzision eines natürlichen Zahns wird nicht erreicht.
Erkrankungen des Halteapparats
Parodontale Erkrankungen zählen weltweit zu den häufigsten chronischen Beschwerden. In Deutschland zeigen Daten der Fünften Deutschen Mundgesundheitsstudie, dass etwa die Hälfte der Erwachsenen eine moderate und rund jeder zehnte eine schwere Parodontitis aufweist. Ältere Menschen sind häufiger betroffen, doch auch junge Erwachsene erkranken.
Was unterscheidet Gingivitis und Parodontitis?
Eine Gingivitis ist eine reine Zahnfleischentzündung. Sie äußert sich durch Rötung, Schwellung und Blutung beim Putzen. Knochen und Wurzelhaut bleiben intakt. Wird die Plaque entfernt, heilt das Gewebe vollständig ab. Eine Gingivitis ist also reversibel.
Bei einer Parodontitis hingegen greift die Entzündung auf den tiefen Halteapparat über. Wurzelhautfasern werden zerstört, der Knochen baut ab, es entstehen vertiefte Zahnfleischtaschen. Diese Schäden lassen sich nur teilweise wieder ausgleichen. Verlorener Knochen wächst nicht spontan nach. Frühe Diagnose ist daher entscheidend, um irreversible Defekte zu vermeiden.
Welche Risikofaktoren begünstigen Parodontitis?
Bakterielle Plaque ist die Grundvoraussetzung, doch viele zusätzliche Faktoren beeinflussen den Verlauf. Rauchen verschlechtert die Durchblutung der Gingiva und maskiert frühe Warnzeichen wie Zahnfleischbluten. Raucher entwickeln häufiger schwere Verlaufsformen. Diabetes mellitus, besonders bei schlechter Blutzuckereinstellung, verstärkt Entzündungsreaktionen. Umgekehrt verschlechtert eine unbehandelte Parodontitis den Blutzucker.
Auch genetische Veranlagung spielt eine Rolle. Manche Menschen reagieren mit einer überschießenden Immunantwort auf Bakterien. Hormonelle Veränderungen in Schwangerschaft oder Pubertät, bestimmte Medikamente, Stress und Mangelernährung beeinflussen das Risiko ebenfalls. Übergewicht und Bewegungsmangel werden zunehmend als verstärkende Faktoren erkannt.
Wie zeigt sich eine geschädigte Wurzelhaut?
Eine entzündete oder traumatisch belastete Wurzelhaut macht sich oft mit Aufbissempfindlichkeit bemerkbar. Der Zahn fühlt sich höher an als die Nachbarzähne. Beim Kauen treten dumpfe oder stechende Schmerzen auf. Solche Symptome können nach einem Schlag, durch eine zu hohe Füllung oder bei einer Wurzelspitzenentzündung entstehen.
Auch Zähneknirschen, im Fachausdruck Bruxismus, überlastet die Wurzelhaut chronisch. Die Folge sind Lockerungserscheinungen, Druckschmerz und im Röntgenbild ein verbreiterter Parodontalspalt. Eine Aufbissschiene entlastet das Gewebe und verhindert weitere Schäden.
Diagnostik und Untersuchung
Den Zustand des Halteapparats prüft der Zahnarzt mit einer Kombination aus Tastuntersuchung, Sondierung und Bildgebung. Eine sorgfältige Diagnostik bildet die Grundlage jeder Therapie und entscheidet über Erhalt oder Verlust eines Zahns.
Wie misst man die Tiefe der Zahnfleischtaschen?
Mit einer feinen Parodontalsonde mit Millimetereinteilung wird der Sulkus an sechs Stellen pro Zahn ausgemessen. Werte bis drei Millimeter gelten als gesund. Tiefen ab vier Millimetern weisen auf einen beginnenden Verlust von Stützgewebe hin. Werte über sechs Millimeter sprechen für eine fortgeschrittene Parodontitis.
Zusätzlich notiert der Behandler, ob die Stelle blutet (Bleeding on Probing). Blutung gilt als Zeichen aktiver Entzündung. Ein erhebliches diagnostisches Werkzeug ist der Parodontale Screening Index, kurz PSI. Er klassifiziert das Gebiss in sechs Sextanten und gibt einen schnellen Überblick über den Behandlungsbedarf. Gesetzliche Krankenkassen in Deutschland übernehmen den PSI alle zwei Jahre.
Was zeigt das Röntgenbild?
Auf Einzelzahnaufnahmen oder Panoramabildern lässt sich der Knochenabbau beurteilen. Sichtbar werden horizontale und vertikale Defekte, Furkationsbeteiligung bei mehrwurzeligen Zähnen sowie eine veränderte Lamina dura. Bei komplexen Fällen kommt eine dreidimensionale digitale Volumentomografie zum Einsatz, die feinste Knochenstrukturen darstellt.
Wichtig zu wissen ist, dass das Röntgenbild den Knochenstand zum Aufnahmezeitpunkt zeigt. Frühe Entzündungen ohne Knochenabbau bleiben unsichtbar. Deshalb ergänzen sich klinische und bildgebende Diagnostik immer.
Vorbeugung und Erhalt
Ein gesunder Halteapparat lässt sich durch konsequente Mundhygiene und regelmäßige Kontrollen über Jahrzehnte erhalten. Die meisten Schäden entstehen schleichend und bleiben lange unbemerkt. Wer früh handelt, vermeidet aufwändige Therapien.
Welche Pflege schützt den Zahnhalteapparat?
Die wichtigste Maßnahme ist die tägliche Reduktion von Plaque. Putzen Sie zweimal täglich mit einer Bürste mittlerer Härte und einer fluoridhaltigen Zahnpasta. Reinigen Sie zusätzlich die Zahnzwischenräume mit Zahnseide oder Interdentalbürsten. In diesen Bereichen erreicht die normale Zahnbürste keine Beläge. Studien zeigen, dass Interdentalbürsten in passender Größe der Zahnseide bei moderaten Zahnzwischenräumen oft überlegen sind.
Eine professionelle Zahnreinigung beim Zahnarzt oder bei einer Dentalhygienikerin ergänzt die häusliche Pflege. Sie entfernt harte Beläge (Zahnstein) und feine Auflagerungen unter dem Zahnfleischrand. Die Frequenz richtet sich nach Ihrem individuellen Risiko, üblich sind ein bis zwei Termine pro Jahr. Bei Parodontitis-Patienten kann ein engerer Rhythmus sinnvoll sein.
Wann ist eine Parodontalbehandlung notwendig?
Sobald Taschen über vier Millimeter mit Blutung bestehen, ist eine systematische Parodontaltherapie angezeigt. In Deutschland regelt die seit 2021 gültige PAR-Richtlinie den Ablauf. Die Behandlung beginnt mit einer ausführlichen Aufklärung, Mundhygieneinstruktion und einer Reinigung der Zahnoberflächen. Anschließend werden die Taschen unter lokaler Betäubung systematisch gesäubert.
Im Anschluss folgt eine Kontrollphase und eine unterstützende Nachsorge über mindestens zwei Jahre. Diese Nachsorge, auch unterstützende Parodontaltherapie genannt, ist entscheidend. Ohne sie kehrt die Erkrankung in den meisten Fällen zurück. Schwere Defekte erfordern manchmal chirurgische Eingriffe, etwa eine Lappenoperation oder regenerative Verfahren mit Membranen und Schmelzmatrixproteinen.
Kernfakten im Überblick
| Aspekt | Wesentliches |
|---|---|
| Bestandteile | Zahnfleisch, Wurzelhaut, Wurzelzement und Alveolarknochen bilden gemeinsam das Parodontium. |
| Hauptfunktion | Verankerung des Zahns im Kiefer und Umwandlung von Druck in Zugkräfte beim Kauen. |
| Häufigste Erkrankung | Parodontitis, eine bakterielle Entzündung mit Knochen- und Faserverlust. |
| Diagnostik | Sondierungstiefen, Blutungsindex, PSI und Röntgenbild bewerten den Zustand zuverlässig. |
| Vorbeugung | Tägliche Interdentalreinigung, fluoridhaltige Zahnpasta und regelmäßige professionelle Zahnreinigung. |
Fazit
Der Zahnhalteapparat ist ein präzise abgestimmtes System aus vier Geweben, das jeden Zahn lebenslang trägt, ernährt und vor Infektionen schützt. Seine Stabilität entscheidet darüber, ob ein Zahn auch im hohen Alter funktionsfähig bleibt. Schäden entstehen meist langsam und bleiben in frühen Stadien schmerzfrei. Genau deshalb sind regelmäßige Kontrollen so wichtig. Eine unbehandelte Parodontitis führt nicht nur zu Zahnverlust, sondern beeinflusst auch Herz-Kreislauf-System, Diabetes-Verlauf und in der Schwangerschaft die kindliche Entwicklung.
Sie können selbst sehr viel zur Gesunderhaltung beitragen. Tägliche Reinigung der Zahnzwischenräume, Verzicht auf Tabak, ausgewogene Ernährung und ein gut eingestellter Stoffwechsel bilden die Basis. Hinzu kommen halbjährliche Kontrolltermine, eine professionelle Zahnreinigung nach individuellem Bedarf und bei festgestellter Parodontitis eine konsequente Therapie nach den geltenden Leitlinien. Wer den Halteapparat versteht, erkennt Frühzeichen und handelt rechtzeitig. So bleibt das natürliche Gebiss meist über Jahrzehnte funktionsfähig.
Häufig gestellte Fragen zum Thema „Zahnhalteapparat“
Kann sich ein bereits abgebauter Zahnhalteapparat wieder regenerieren?
Eine vollständige Regeneration ist nur in begrenztem Umfang möglich. Bindegewebe und Wurzelhaut können sich nach erfolgreicher Entzündungsbekämpfung teilweise neu bilden, doch verlorener Knochen wächst nicht von selbst nach. In ausgewählten Fällen setzen Zahnärzte regenerative Verfahren ein. Dazu gehören Membrantechniken, Knochenersatzmaterialien und Schmelzmatrixproteine. Diese Methoden eignen sich vor allem für tiefe, schmale Knocheneinbrüche an einzelnen Zähnen. Bei flächigem horizontalen Knochenabbau bleibt die Substanz dauerhaft verloren. Entscheidend ist daher, eine Parodontitis möglichst früh zu erkennen und konsequent zu behandeln, bevor irreversible Defekte entstehen.
Welchen Zusammenhang gibt es zwischen Zahnhalteapparat und Allgemeingesundheit?
Die Forschung der letzten zwei Jahrzehnte zeigt deutliche Wechselwirkungen. Eine chronische Parodontitis verstärkt systemische Entzündungswerte im Körper. Belegt sind Zusammenhänge mit Herz-Kreislauf-Erkrankungen, schlechter eingestellter Diabetes, Frühgeburten und rheumatoider Arthritis. Bakterien aus den Zahnfleischtaschen gelangen über das Zahnfleisch in die Blutbahn und werden in entfernten Organen nachgewiesen. Umgekehrt verschlechtern bestimmte Allgemeinerkrankungen die parodontale Situation. Die Mundgesundheit ist daher kein isoliertes Thema, sondern Teil der Gesamtgesundheit. Ärzte und Zahnärzte arbeiten zunehmend interdisziplinär, etwa in der Betreuung von Diabetikern oder Schwangeren.
Wie unterscheidet sich der Zahnhalteapparat bei Kindern und Erwachsenen?
Bei Kindern befindet sich das Parodontium im Wachstum. Die Knochenstruktur ist weicher, die Wurzelhaut breiter und die Anpassungsfähigkeit höher. Milchzahnwurzeln werden im Zuge des Zahnwechsels durch körpereigene Zellen aufgelöst, ein gesteuerter Prozess, der zur Resorption von Wurzel und umgebendem Knochen führt. Bei bleibenden Zähnen läuft dieser Prozess nicht ab. Im Erwachsenenalter ist der Halteapparat voll ausgebildet und reagiert auf Belastung mit Anpassung des Knochens. Im höheren Alter wird das Gewebe weniger durchblutet und Heilungsvorgänge verlaufen langsamer. Gleichzeitig steigt die Prävalenz von Parodontitis mit dem Lebensalter deutlich an.
Welche Bedeutung hat der Zahnhalteapparat für Implantate?
Implantate besitzen keinen Halteapparat im klassischen Sinn. Sie verwachsen direkt mit dem Knochen, ein Vorgang, der Osseointegration genannt wird. Es fehlt die Wurzelhaut mit ihrer Druckdämpfung und Eigenwahrnehmung. Daraus ergeben sich praktische Konsequenzen. Implantate vertragen Überlastung schlechter und reagieren empfindlich auf bakterielle Beläge im Übergangsbereich. Eine Entzündung des umgebenden Gewebes heißt Periimplantitis und verläuft oft schneller als eine Parodontitis am natürlichen Zahn. Patienten mit Implantaten benötigen daher eine besonders sorgfältige Mundhygiene und regelmäßige professionelle Nachsorge. Die Pflege der Zahnzwischenräume mit speziellen Bürsten gehört zum Pflichtprogramm.
Können kieferorthopädische Behandlungen den Halteapparat schädigen?
Bei korrekter Planung und Durchführung sind Zahnbewegungen unbedenklich. Die Wurzelhaut reagiert auf sanften Dauerdruck mit Knochenumbau. Auf der Druckseite wird Knochen abgebaut, auf der Zugseite neu gebildet. Probleme entstehen, wenn Kräfte zu stark gewählt werden oder die Mundhygiene während der Behandlung leidet. Mögliche Folgen sind Wurzelresorptionen, also Verkürzungen der Wurzel, sowie Zahnfleischrückgang an überbelasteten Stellen. Bei Erwachsenen mit vorgeschädigtem Halteapparat empfiehlt sich vor Beginn einer kieferorthopädischen Therapie eine vollständige Parodontalsanierung. Während der Behandlung sind kürzere Kontrollintervalle und gegebenenfalls zusätzliche professionelle Reinigungen sinnvoll, um Schäden zu vermeiden.