Approximalkaries entsteht im schwer erreichbaren Zahnzwischenraum und bleibt oft lange unentdeckt. Erwachsene trifft diese Kariesform besonders häufig. Erfahren Sie, wie Sie Warnzeichen erkennen, welche Diagnostik zuverlässig ist und welche Therapie im jeweiligen Stadium wirkt.
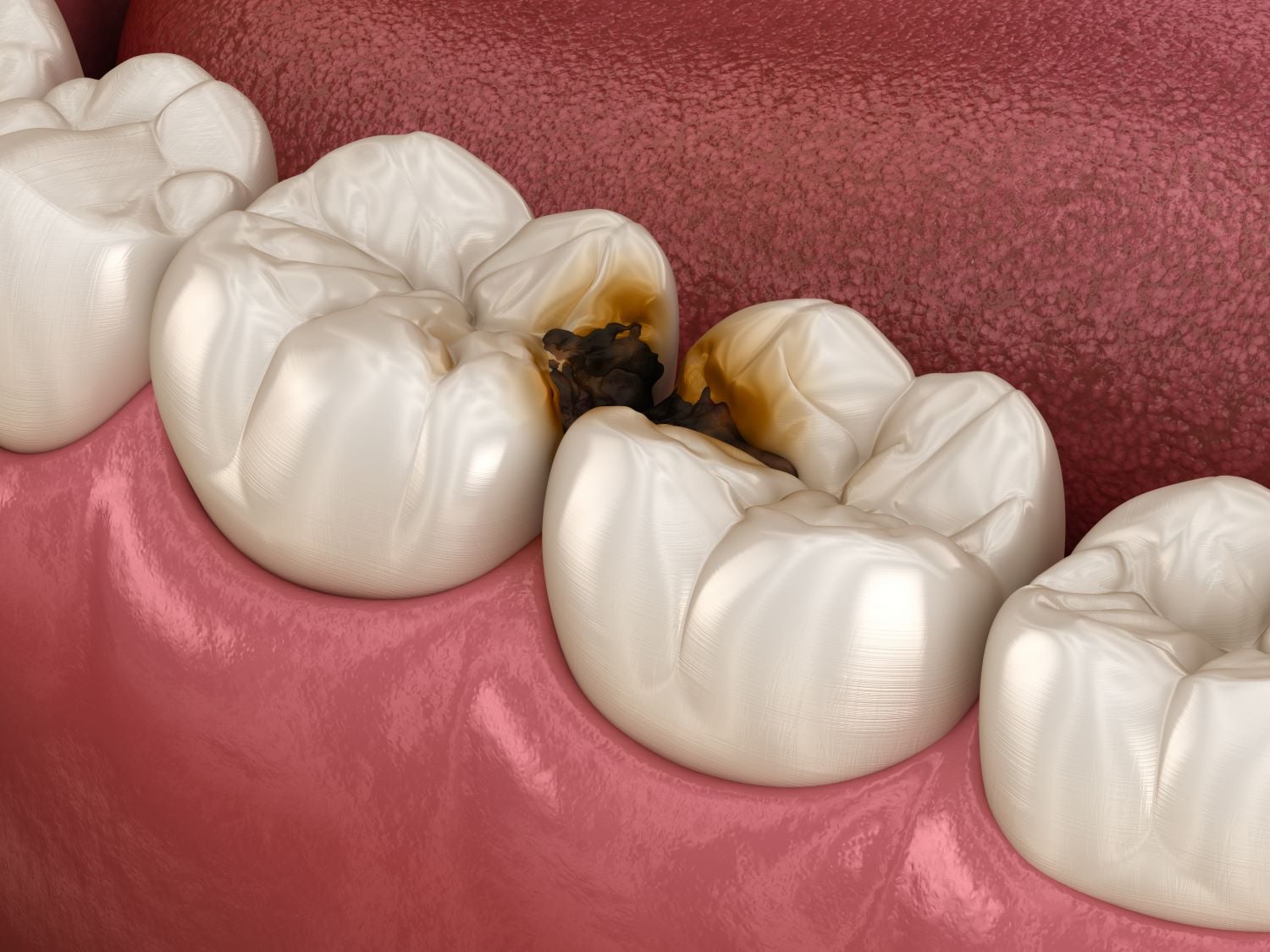
Wenn der Zahnarzt auf dem Röntgenbild einen dunklen Schatten zwischen zwei Backenzähnen entdeckt, überrascht das viele Patientinnen und Patienten. Der betroffene Zahn fühlt sich gesund an, nichts tut weh, und dennoch liegt dort eine Karies. Dieses Szenario beschreibt den typischen Verlauf einer Approximalkaries, also einer Karies im Kontaktbereich zwischen zwei benachbarten Zähnen.
Diese Form der Zahnfäule zählt zu den häufigsten Kariesarten bei Erwachsenen. Die Lokalisation macht sie tückisch. Der Zahnzwischenraum lässt sich mit der Zahnbürste kaum erreichen, und mit bloßem Auge ist der Defekt in frühen Stadien nicht sichtbar. Die Folge sind verzögerte Diagnosen und häufig größere Behandlungen, wenn die Läsion endlich auffällt.
Dieser Beitrag erklärt, wie Karies im Zahnzwischenraum entsteht, welche Symptome auftreten können, welche diagnostischen Verfahren zuverlässig arbeiten und welche Therapieoptionen sich heute etabliert haben. Sie lernen moderne minimalinvasive Konzepte kennen und erfahren, mit welchen Maßnahmen Sie Ihr persönliches Risiko deutlich senken.
Was ist eine Approximalkaries?
Der Begriff setzt sich aus dem lateinischen approximare, was annähern bedeutet, und dem Begriff Karies zusammen. Gemeint ist damit eine Kariesläsion an der Approximalfläche, also an der Seitenfläche eines Zahns, die einen Nachbarzahn berührt. Diese Kontaktpunkte liegen unterhalb der Kauflächen und oberhalb des Zahnfleischsaums. Sie sind Nischen, in denen sich Speisereste und Plaque sammeln.
Die Ursache entspricht der klassischen Karieslehre. Bakterien im Biofilm, vor allem Streptococcus mutans und Lactobazillen, verstoffwechseln Kohlenhydrate aus der Nahrung zu Säuren. Diese Säuren senken den pH-Wert an der Zahnoberfläche und entziehen dem Schmelz Mineralien. Entsteht dieses Ungleichgewicht dauerhaft, bricht die Schmelzstruktur ein. Genau dieser Vorgang spielt sich im Zahnzwischenraum ab, nur mit einer entscheidenden Besonderheit: Die Plaque bleibt dort länger liegen, weil die Reinigung schwieriger ist.
Betroffen sind besonders die Kontaktflächen der Seitenzähne, also Prämolaren und Molaren. Frontzähne können ebenfalls erkranken, meist jedoch später und mit anderem Verlauf. Die Approximalkaries wird in Stadien eingeteilt, die sich am Röntgenbefund und am klinischen Bild orientieren. Diese Einteilung bestimmt später die Therapieentscheidung.
Wie unterscheidet sich die Approximalkaries von anderen Kariesformen?
Der zentrale Unterschied liegt in der Lokalisation und der damit verbundenen Sichtbarkeit. Eine Fissurenkaries entsteht in den Rillen der Kauflächen und ist bei der klinischen Untersuchung oft direkt erkennbar. Eine Zahnhalskaries zeigt sich am Übergang zwischen Zahn und Zahnfleisch und fällt durch Verfärbungen oder Empfindlichkeit auf. Die Approximalkaries dagegen versteckt sich im Kontaktpunkt zweier Zähne und entzieht sich sowohl dem Blick als auch der Zahnsonde, solange der Nachbarzahn intakt ist.
Diese versteckte Position erklärt auch, warum die Läsion häufig erst im fortgeschrittenen Stadium entdeckt wird. Die Schmelzschicht im Approximalbereich ist zudem dünner als auf der Kaufläche, wodurch das Dentin schneller erreicht wird. Sobald die Karies das Dentin durchdringt, breitet sie sich rascher aus, weil dieses Gewebe weniger mineralisiert ist als der Schmelz.
Wie entsteht Karies im Zahnzwischenraum?
Die Entstehung folgt einem mehrstufigen Prozess. Am Anfang steht die Bildung eines Biofilms aus Speichel, Bakterien und Nahrungsresten. Im Approximalbereich findet dieser Biofilm ideale Bedingungen. Die Fläche liegt geschützt, wird mechanisch kaum gestört und bleibt lange feucht. Zucker und andere fermentierbare Kohlenhydrate dienen den Bakterien als Nahrung. Das Stoffwechselprodukt sind organische Säuren.
Innerhalb weniger Minuten nach dem Verzehr zuckerhaltiger Speisen sinkt der pH-Wert im Biofilm unter den kritischen Wert von etwa 5,5. Unterhalb dieser Schwelle beginnt die Demineralisation des Zahnschmelzes. Kalzium und Phosphat lösen sich aus der Schmelzstruktur heraus. Der Speichel wirkt zwar puffernd und remineralisierend, doch im engen Zahnzwischenraum erreicht er diese Schutzfunktion nur eingeschränkt.
Wiederholt sich dieser Säureangriff täglich mehrfach, entsteht zunächst eine sogenannte Initialläsion. Sie zeigt sich mikroskopisch als porös werdende Zone unter einer noch intakten Oberfläche. Bleibt die Situation unverändert, bricht diese Oberfläche ein, und die Karies dringt ins Dentin vor. Dort findet sie ein weicheres Gewebe mit offenen Dentinkanälchen, wodurch sich die Ausbreitung beschleunigt.
Welche Risikofaktoren begünstigen eine Approximalkaries?
Das Risikoprofil setzt sich aus mehreren Komponenten zusammen. Eine mangelhafte Zahnzwischenraumreinigung steht an erster Stelle. Wer nur die Zahnbürste benutzt, entfernt dort kaum Plaque. Zahnseide oder Interdentalbürsten werden in Deutschland nach vorliegenden Studienergebnissen von einer Minderheit der Erwachsenen regelmäßig verwendet, obwohl sie genau diese Stelle erreichen.
Weitere Risikofaktoren sind häufige Zwischenmahlzeiten mit Kohlenhydraten, ein reduzierter Speichelfluss etwa durch Medikamente oder bestimmte Grunderkrankungen, enge Kontaktpunkte zwischen den Zähnen, vorhandene Füllungsränder, bereits behandelte Nachbarzähne mit Randspalten sowie eine reduzierte Fluoridzufuhr. Auch das Alter spielt eine Rolle, weil sich bei Erwachsenen durch Zahnfleischrückgang neue Risikozonen ergeben. Genetische Faktoren, die Zusammensetzung des Speichels und die individuelle Bakterienflora ergänzen das Bild.
Welche Symptome deuten auf eine Approximalkaries hin?
Das wohl wichtigste Merkmal der Approximalkaries ist ihre lange Symptomlosigkeit. In frühen Stadien spüren Betroffene nichts, und auch im Spiegel ist der Defekt nicht zu erkennen. Diese Tatsache ist der Hauptgrund, weshalb regelmäßige zahnärztliche Kontrollen einen so hohen Stellenwert haben.
Schreitet die Karies voran, können erste unspezifische Beschwerden auftreten. Dazu zählen eine leichte Überempfindlichkeit auf süße Speisen, auf kalte Getränke oder auf Hitze. Manchmal bleiben Speisereste auffällig häufig zwischen zwei Zähnen stecken, weil sich der Kontaktpunkt durch den Substanzverlust verändert hat. Ein unangenehmer Geschmack oder ein leichter Mundgeruch in einer bestimmten Region kann ebenfalls ein Hinweis sein.
Deutliche Schmerzen, insbesondere beim Kauen oder in Ruhe, sprechen bereits für ein fortgeschrittenes Stadium. Hat die Karies die Pulpa, also das Zahnnervgewebe, erreicht, kommt es zu typischen Entzündungssymptomen mit pochenden oder ausstrahlenden Schmerzen. Spätestens dann muss die Behandlung umfassender ausfallen, und die Wahrscheinlichkeit einer Wurzelbehandlung steigt deutlich.
Warum verläuft Approximalkaries so lange unbemerkt?
Zwei anatomische Gründe erklären den versteckten Verlauf. Erstens verdeckt der intakte Nachbarzahn den Defekt, weshalb eine einfache Sichtkontrolle nicht ausreicht. Zweitens enthält der Zahnschmelz keine Nervenfasern. Solange die Karies sich auf den Schmelz beschränkt, entsteht kein Schmerzreiz. Erst wenn das Dentin betroffen ist, kann sich der Zahn bemerkbar machen, meist durch kurze, stechende Reize.
Hinzu kommt, dass viele Patientinnen und Patienten erste Anzeichen falsch deuten. Eine leichte Empfindlichkeit wird häufig auf freiliegende Zahnhälse geschoben. Speisereste zwischen den Zähnen gelten als Alltagsphänomen. Diese Fehleinschätzungen verzögern die Diagnose. In Studien zur Kariesprävalenz zeigt sich, dass viele Approximalläsionen zufällig bei Routine-Röntgenaufnahmen entdeckt werden, nicht durch eigene Wahrnehmung der Betroffenen.
Diagnostik: Wie wird eine Approximalkaries erkannt?
Die zahnärztliche Diagnostik kombiniert mehrere Methoden. Die visuelle Inspektion bleibt der erste Schritt, stößt aber wie beschrieben an anatomische Grenzen. Eine sorgfältige Trocknung der Zähne und gute Beleuchtung helfen, Verfärbungen oder Schmelzveränderungen am Randleistenbereich zu erkennen. Die Zahnsonde wird heute zurückhaltend eingesetzt, weil sie eine intakte Schmelzoberfläche über einer Initialläsion beschädigen kann.
Als Standardverfahren hat sich die Bissflügelaufnahme etabliert. Bei dieser Röntgenaufnahme werden obere und untere Seitenzähne gleichzeitig abgebildet, und die Approximalflächen erscheinen überlappungsarm. Dunkle Zonen unter der Schmelzoberfläche weisen auf Demineralisationen hin. Die radiologische Einteilung unterscheidet üblicherweise zwischen rein schmelzbegrenzten Läsionen und Läsionen, die ins Dentin reichen. Bissflügelaufnahmen werden bei erhöhtem Risiko regelmäßig empfohlen, bei geringem Risiko in größeren Abständen.
Moderne ergänzende Verfahren erweitern die Diagnostik. Dazu zählen die Laserfluoreszenzmessung, die elektrische Widerstandsmessung, die digitale Transillumination mit Licht sowie spezielle Nahinfrarot-Systeme. Diese Methoden kommen vor allem bei Frontzähnen oder bei unklaren Befunden zum Einsatz. Sie ersetzen das Röntgen nicht, liefern aber zusätzliche Informationen zum Mineralisationsgrad.
Wie oft sollte eine Röntgenkontrolle der Zahnzwischenräume erfolgen?
Die Empfehlungen richten sich nach dem individuellen Kariesrisiko. Erwachsene mit niedrigem Risiko benötigen Bissflügelaufnahmen in längeren Abständen, typischerweise alle zwei bis drei Jahre. Bei mittlerem Risiko werden kürzere Intervalle angesetzt, etwa alle 18 Monate. Wer ein hohes Risiko aufweist, beispielsweise durch viele Füllungen, reduzierten Speichelfluss oder hohe Zuckerexposition, wird jährlich untersucht.
Die konkrete Entscheidung trifft die behandelnde Praxis nach einer Risikoanalyse. Dazu gehören Anamnese, klinischer Befund, bestehende Restaurationen und Ernährungsgewohnheiten. Die Strahlenbelastung moderner digitaler Bissflügelaufnahmen ist sehr gering. Der diagnostische Nutzen überwiegt bei sinnvoller Indikation deutlich, weil frühzeitig entdeckte Läsionen mit minimalinvasiven Verfahren stabilisiert werden können.
Therapie der Approximalkaries
Die Behandlung richtet sich nach dem Stadium der Karies. Noch vor wenigen Jahrzehnten galt jede Kariesläsion als Indikation für eine Füllung. Heute hat sich ein stadienabhängiges Vorgehen etabliert, das auf dem Konzept der minimalinvasiven Zahnheilkunde basiert. Ziel ist der maximale Erhalt gesunder Zahnsubstanz.
Bei Initialläsionen, die den Schmelz nicht durchbrochen haben, kommen nicht invasive Maßnahmen in Frage. Eine intensive Fluoridierung, verbesserte Zahnzwischenraumhygiene und eine Ernährungsumstellung können den Prozess stoppen und die Läsion remineralisieren. Auch moderne Produkte mit Kalzium, Phosphat und Caseinverbindungen unterstützen diesen Vorgang.
Reicht die Läsion an die Schmelz-Dentin-Grenze heran, bleibt die Oberfläche aber intakt, bietet sich die Kariesinfiltration mit einem niedrigviskösen Kunststoff an. Dieser Kunststoff dringt in die porösen Strukturen ein und versiegelt sie. Dadurch wird die Diffusion von Säuren und Ionen unterbunden. Das Verfahren eignet sich besonders gut für frühe Läsionen und schont die Zahnsubstanz vollständig.
Ist die Karies ins Dentin vorgedrungen oder zeigt eine deutliche Kavitation, wird eine Füllung erforderlich. Die klassische Kompositfüllung in Adhäsivtechnik ist das am häufigsten angewandte Verfahren. Bei größeren Defekten kommen Inlays oder Teilkronen aus Keramik oder Gold in Betracht. Erreicht die Karies den Zahnnerv, steht häufig eine Wurzelbehandlung an, gefolgt von einer stabilisierenden Restauration.
Wann ist eine Füllung notwendig und wann reicht Remineralisation?
Die Entscheidung orientiert sich an mehreren Kriterien. Erstens an der Tiefe der Läsion im Röntgenbild. Zweitens an der Integrität der Oberfläche, also ob bereits ein Defekt vorliegt oder der Schmelz noch geschlossen ist. Drittens am Kariesrisiko der Patientin oder des Patienten. Viertens an der Mitarbeit bei Hygiene und Ernährung.
Läsionen, die auf den Schmelz beschränkt sind und eine intakte Oberfläche zeigen, werden heute in der Regel nicht gebohrt. Stattdessen erfolgen Remineralisation und Kariesinfiltration. Bei Läsionen, die das Dentin erreicht haben oder eine offene Kavität aufweisen, ist eine restaurative Versorgung angezeigt. Diese differenzierte Vorgehensweise vermeidet unnötige Substanzverluste und erhält Zähne langfristig.
Minimalinvasive Verfahren im Detail
Die Kariesinfiltration hat sich in den vergangenen Jahren als feste Größe etabliert. Nach der Trocknung und Isolierung des Zahns wird zunächst ein Ätzgel auf die betroffene Approximalfläche aufgebracht. Dieses Gel entfernt die pseudointakte Oberflächenschicht. Anschließend wird ein dünnflüssiger Kunststoff aufgetragen, der in die Mikrostrukturen eindringt und mit Licht ausgehärtet wird. Das Verfahren dauert etwa 20 bis 30 Minuten pro Zahn und verursacht keine Schmerzen.
Vorteile liegen auf der Hand. Der Zahn behält seine volle Struktur. Es entsteht keine Füllungsgrenze, an der später neue Karies entstehen könnte. Die Infiltration lässt sich zudem mit hoher Langzeitstabilität durchführen, wie Studien mit Beobachtungszeiträumen über mehrere Jahre zeigen. Grenzen ergeben sich bei bereits kavitierten Läsionen oder bei sehr tiefen Befunden.
Ergänzend spielen hochkonzentrierte Fluoridlacke und Fluoridgele eine Rolle. Sie werden in der Praxis aufgetragen und fördern die Remineralisation oberflächlicher Läsionen. Zu Hause können fluoridhaltige Zahnpasten, Mundspülungen und spezielle Gele die Wirkung verlängern. Bei hohem Risiko werden individuelle Schienen für die Heimanwendung angefertigt.
Wie erfolgreich ist die Kariesinfiltration langfristig?
Klinische Studien belegen eine deutliche Reduktion des Kariesprogressionsrisikos bei infiltrierten Läsionen im Vergleich zu unbehandelten Kontrollen. Die Erfolgsquote hängt von mehreren Faktoren ab. Entscheidend sind die richtige Indikationsstellung, also die Beschränkung auf frühe Läsionen ohne Kavitation, sowie die korrekte Anwendung der Technik. Ebenso wichtig bleibt die Mitarbeit der Patientin oder des Patienten bei der täglichen Hygiene und der Ernährung.
Bei gut ausgewählten Fällen lassen sich Läsionen über viele Jahre stabilisieren. Eine Kontrolle im Rahmen der zahnärztlichen Routineuntersuchung bleibt aber unerlässlich, damit ein eventuelles Fortschreiten rechtzeitig erkannt wird. Die Infiltration ist keine Heilung im eigentlichen Sinne, sondern eine Stabilisierung, die den natürlichen Krankheitsverlauf unterbricht.
Prävention: So schützen Sie Ihre Zahnzwischenräume
Die wirksamste Maßnahme gegen Approximalkaries ist die tägliche Reinigung der Zahnzwischenräume. Zahnseide eignet sich für enge Kontaktpunkte, Interdentalbürsten für etwas weitere Räume, wie sie bei Erwachsenen häufig vorliegen. Die Auswahl der richtigen Größe sollte individuell in der Praxis erfolgen. Zu kleine Bürsten reinigen nicht ausreichend, zu große verletzen das Zahnfleisch.
Die Reinigung erfolgt idealerweise einmal täglich, meist abends vor dem Zähneputzen. Die Bürste wird ohne Druck durch den Zwischenraum geführt, die Zahnseide schonend am Zahn entlang. Ergänzend dazu hat sich die Verwendung fluoridhaltiger Zahnpasta mit etwa 1450 ppm Fluorid für Erwachsene bewährt. Wer ein erhöhtes Risiko hat, kann nach zahnärztlicher Absprache auf Zahnpasten mit höherem Fluoridgehalt zurückgreifen.
Die Ernährung bildet einen weiteren Baustein. Nicht die Gesamtmenge an Zucker ist entscheidend, sondern die Häufigkeit der Aufnahme. Mehrere zuckerhaltige Zwischenmahlzeiten am Tag belasten die Zähne stärker als eine einzige größere Portion zum Essen. Getränke wie Limonaden oder Fruchtsäfte wirken doppelt schädlich, weil sie zusätzlich zur Zuckerexposition eine direkte Säurebelastung bringen. Wasser und ungesüßter Tee sind die zahnfreundlichsten Alternativen.
Welche Rolle spielt die professionelle Zahnreinigung?
Die professionelle Zahnreinigung ergänzt die häusliche Pflege. Sie entfernt Beläge an Stellen, die im Alltag schwer zugänglich sind, und beseitigt Zahnstein, der sich nicht wegputzen lässt. Während der Behandlung werden zudem die Zahnzwischenräume gezielt gereinigt und anschließend mit Fluoridlack versorgt. Viele Praxen nutzen die Termine auch für individuelle Anleitungen zur Reinigungstechnik.
Die Häufigkeit richtet sich nach dem Risikoprofil. Menschen mit geringem Risiko kommen oft mit einem jährlichen Termin aus, während bei mittlerem und hohem Risiko halbjährliche oder häufigere Intervalle empfohlen werden. Wer bereits Approximalläsionen in der Vorgeschichte hat, profitiert besonders von engmaschiger Betreuung, weil sich neue Läsionen in der Frühphase erkennen und nicht invasiv behandeln lassen.
Kernfakten im Überblick
| Aspekt | Wesentliches |
|---|---|
| Lokalisation | Kontaktfläche zwischen zwei benachbarten Zähnen, häufig an Prämolaren und Molaren |
| Diagnostik | Bissflügelröntgen als Standard, ergänzt durch Laserfluoreszenz, Transillumination und visuelle Inspektion |
| Frühsymptom | Meist keines, seltene Empfindlichkeit auf Süßes oder Kälte, Speisereste im Zwischenraum |
| Therapie | Stadienabhängig von Remineralisation über Kariesinfiltration bis zur Füllung oder Teilkrone |
| Prävention | Tägliche Interdentalhygiene, Fluoridierung, zuckerarme Ernährung, regelmäßige Kontrolltermine |
Fazit
Die Approximalkaries zählt zu den häufigsten Kariesformen bei Erwachsenen und entwickelt sich genau dort, wo Zähne einander berühren. Ihre versteckte Lage macht sie zur diagnostischen Herausforderung, und ohne gezielte Röntgenkontrolle bleiben viele Läsionen lange unbemerkt. Wer Warnzeichen wie eine neue Empfindlichkeit oder festsitzende Speisereste ernst nimmt und regelmäßige Vorsorgetermine wahrnimmt, verbessert die Chance auf eine frühe Entdeckung erheblich.
Die moderne Zahnheilkunde bietet ein breites Spektrum an Behandlungsmöglichkeiten. Frühe Stadien lassen sich heute ohne Bohrer stabilisieren, etwa durch Kariesinfiltration und konsequente Fluoridierung. Erst bei fortgeschrittenen Läsionen wird eine restaurative Versorgung notwendig. Entscheidend für den langfristigen Erfolg bleibt jedoch die tägliche Pflege. Wer Zahnseide oder Interdentalbürsten regelmäßig einsetzt, auf häufige Zuckerzufuhr verzichtet und zahnärztliche Kontrollen nicht aufschiebt, senkt sein persönliches Risiko deutlich. Ihre Zahngesundheit liegt in hohem Maße in Ihrer Hand.
Häufig gestellte Fragen zum Thema „Approximalkaries“
Kann eine Approximalkaries auch unter einer bestehenden Füllung entstehen?
Ja, dieser Fall wird in der Fachsprache als Sekundärkaries bezeichnet und tritt häufiger auf, als viele annehmen. An den Rändern älterer Füllungen können mit der Zeit kleine Spalten entstehen, die den Bakterien einen Zugang ins Zahninnere bieten. Besonders im Approximalbereich sind diese Randspalten schwer zu kontrollieren, weil der Nachbarzahn den direkten Einblick versperrt. Im Bissflügelröntgen zeigen sich solche Sekundärläsionen meist als dunkle Zonen unterhalb oder seitlich der Füllung. Eine rechtzeitige Erneuerung der Restauration verhindert, dass die Karies in tiefere Schichten vordringt und der Zahnnerv geschädigt wird.
Gibt es einen Zusammenhang zwischen Zahnengstand und Approximalkaries?
Ein enger Zahnstand erhöht das Risiko für Approximalkaries messbar. Wenn Zähne schief stehen oder sich überlappen, entstehen Nischen, die mit Zahnseide oder Interdentalbürsten kaum zu erreichen sind. Plaque und Speisereste bleiben dort länger liegen, und die Bakterien finden dauerhaft gute Bedingungen. Auch nach einer kieferorthopädischen Behandlung bleibt eine sorgfältige Zwischenraumhygiene wichtig, weil sich die Kontaktpunkte durch die neue Stellung verändern. Bei ausgeprägten Fehlstellungen kann eine kieferorthopädische Korrektur nicht nur aus ästhetischen Gründen sinnvoll sein, sondern auch zur Vorbeugung von Karies und Zahnfleischerkrankungen beitragen.
Sind elektrische Zahnbürsten bei der Vorbeugung wirksamer als Handzahnbürsten?
Elektrische Zahnbürsten reinigen bei korrekter Anwendung die glatten Zahnflächen oft gründlicher als Handzahnbürsten, weil sie eine konstante Putzbewegung liefern. Für die Approximalflächen bieten sie jedoch nur einen begrenzten zusätzlichen Nutzen, weil auch kleine Bürstenköpfe nicht bis in die Zahnzwischenräume reichen. Die Reinigung des Interdentalraums bleibt unabhängig vom gewählten Bürstentyp die zentrale Aufgabe von Zahnseide und Interdentalbürsten. Wer eine elektrische Zahnbürste verwendet, sollte diese daher als Ergänzung zur Interdentalpflege sehen, nicht als Ersatz. Entscheidend ist letztlich die Regelmäßigkeit und Technik, nicht das Modell.
Welche Bedeutung hat der Speichel für die Entstehung von Karies im Zahnzwischenraum?
Der Speichel erfüllt mehrere Schutzfunktionen. Er spült Nahrungsreste weg, neutralisiert Säuren und liefert Mineralien für die Remineralisation des Schmelzes. Ein reduzierter Speichelfluss, medizinisch als Hyposalivation bezeichnet, erhöht das Kariesrisiko deutlich. Ursachen können bestimmte Medikamente wie Antidepressiva oder Blutdrucksenker, Strahlentherapien im Kopf-Hals-Bereich oder Autoimmunerkrankungen wie das Sjögren-Syndrom sein. Betroffene bemerken oft einen trockenen Mund, Schluckbeschwerden und einen veränderten Geschmack. Wer diese Symptome bei sich feststellt, sollte die Situation mit der behandelnden Praxis besprechen. Spezielle Speichelersatzprodukte, zuckerfreie Kaugummis und eine intensivierte Fluoridierung können die Schutzfunktion teilweise ausgleichen.
Ist eine Behandlung der Approximalkaries in der Schwangerschaft möglich?
Routineuntersuchungen und notwendige Behandlungen sind in der Schwangerschaft grundsätzlich möglich und sinnvoll. Hormonelle Veränderungen erhöhen das Risiko für Zahnfleischentzündungen und können indirekt auch die Kariesentstehung fördern. Kleinere Behandlungen werden bevorzugt im zweiten Schwangerschaftsdrittel durchgeführt, weil diese Phase als günstigster Zeitraum gilt. Röntgenaufnahmen werden nur bei zwingender Indikation und mit besonderen Schutzmaßnahmen angefertigt. Lokale Betäubungsmittel in zahnärztlich üblicher Dosierung gelten als verträglich. Größere restaurative Maßnahmen werden oft auf die Zeit nach der Geburt verschoben, außer es besteht ein akuter Behandlungsbedarf. Eine offene Absprache zwischen Zahnarztpraxis und betreuender Frauenärztin ist empfehlenswert.
Weitere Informationen:
- Karies ohne Schmerzen: Warnzeichen früh erkennen
- Wie sieht Karies aus? Ursachen, Stadien und Lösungen
- Zahnschmerzen nach Kariesbehandlung: Ursachen und Hilfe
- Zahnveränderung: Ist es Karies oder Verfärbung
- Wurzelkaries: Ursachen, Prävention und Behandlung
- Zahnhalskaries: Ursachen, Prävention und Behandlung
- Wie schnell verschlimmert sich Karies?
- Welche Arten von Karies gibt es?
- Was ist Initialkaries? - Ursache und Behandlung
- Kariesbehandlung beim Zahnarzt: Moderne Methoden und effektive Vorbeugung