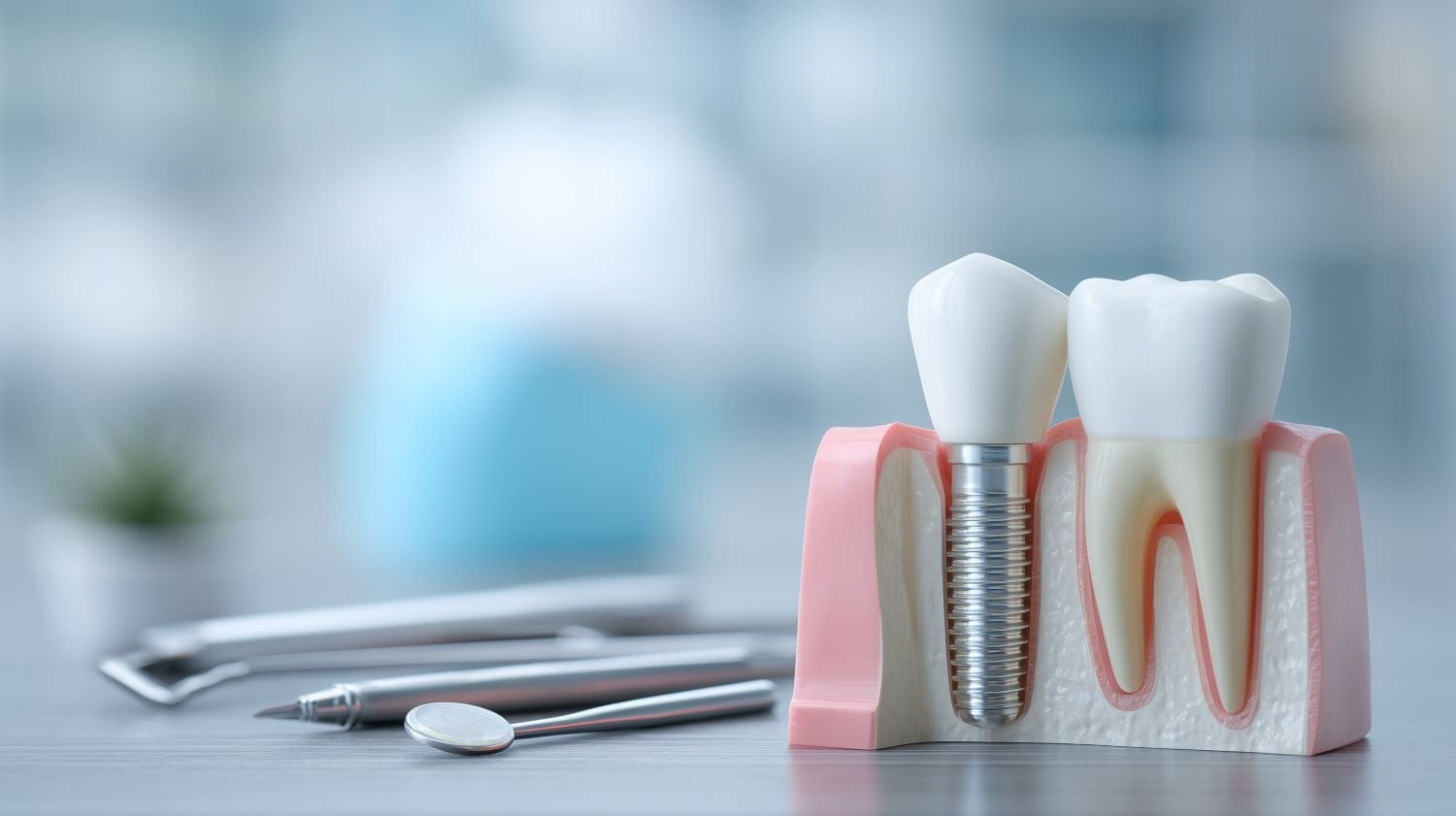
Osseointegration bezeichnet den direkten, knöchernen Verbund zwischen einem Implantat und dem lebenden Knochengewebe. Dieser biologische Prozess entscheidet darüber, ob ein Zahnimplantat dauerhaft hält oder nicht.
Wer ein Zahnimplantat erhält, fragt sich früher oder später: Wann sitzt der Zahn wirklich fest? Die Antwort liegt nicht im chirurgischen Eingriff selbst, sondern in einem biologischen Vorgang, der sich über Wochen und Monate in der Tiefe des Kieferknochens abspielt. Dieser Vorgang trägt den Namen Osseointegration und ist das Fundament jeder modernen Implantologie.
Der Begriff geht auf den schwedischen Mediziner Per-Ingvar Brånemark zurück, der ihn in den 1960er Jahren prägte. Brånemark beobachtete zufällig, dass Titan so fest in lebendem Knochen verankert werden konnte, dass eine Trennung ohne Knochenschäden kaum möglich war. Diese Entdeckung legte den Grundstein für die gesamte Zahnimplantologie, wie sie heute weltweit praktiziert wird. Die Deutsche Gesellschaft für Zahn-, Mund- und Kieferheilkunde anerkannte die Implantologie auf Basis dieses Prinzips offiziell im Jahr 1982.
Für Patientinnen und Patienten bedeutet das: Nicht das Einsetzen des Implantats selbst ist der entscheidende Schritt, sondern das, was danach im Knochen passiert. Wer versteht, wie Osseointegration funktioniert, kann seine eigene Einheilungszeit besser einschätzen und durch gezieltes Verhalten aktiv zum Erfolg beitragen.
Was bedeutet Osseointegration genau?
Der Begriff setzt sich aus den lateinischen Wörtern os (Knochen) und integrare (einbinden) zusammen. In der Implantologie beschreibt er den direkten, lichtmikroskopisch nachweisbaren Kontakt zwischen lebendem Knochengewebe und der Oberfläche eines belasteten Implantats. Zwischen Knochen und Metall bildet sich dabei keine trennende Bindegewebsschicht, wie sie bei einer Wundheilung mit Narbenbildung typisch wäre.
Ein osseointegriertes Implantat verhält sich mechanisch anders als ein natürlicher Zahn. Natürliche Zähne sind über das Parodontalligament, eine Art elastisches Aufhängungssystem, mit dem Kieferknochen verbunden. Dieses Ligament dämpft Kaukräfte und erlaubt minimale Bewegungen. Ein vollständig osseointegriertes Implantat besitzt dieses Ligament nicht. Es sitzt starr im Knochen, ähnlich einem verwachsenen, also ankylosierten Zahn. Das ist kein Nachteil, sondern ein Merkmal, das die außerordentliche Stabilität erklärt.
Wie lässt sich Osseointegration klinisch prüfen?
Der Zahnarzt kann den Integrationsgrad auf verschiedene Wege beurteilen. Ein einfaches Mittel ist die Klopfprobe: Ein osseointegriertes Implantat erzeugt beim Beklopfen einen hellen, harten Klang. Ein nicht integriertes Implantat klingt dumpf und gedämpft. Aussagekräftiger ist die Röntgenaufnahme. Bei vollständiger Integration zeigt sich kein dunkler Spalt zwischen Implantat und Knochen, was auf eine knöcherne Zwischenschicht hindeutet. Moderne Methoden wie die Resonanzfrequenzanalyse (RFA) messen die Stabilität eines Implantats sogar numerisch und ermöglichen eine objektive Verlaufskontrolle ohne Röntgenstrahlung.
Der biologische Ablauf der Osseointegration
Die Osseointegration ist kein einmaliges Ereignis, sondern ein gestufter biologischer Prozess. Er beginnt in dem Moment, in dem das Implantat in den Kieferknochen eingebracht wird, und endet erst nach mehreren Monaten mit der stabilen Verankerung im umgebauten Knochen.
Phase 1: Primärstabilität und erste Blutreaktion
Unmittelbar nach dem Einsetzen des Implantats beginnt der Körper zu reagieren. Der Knochen wurde durch das Aufbohren des Implantatbetts mechanisch verletzt. An der Implantatoberfläche bildet sich innerhalb von Minuten ein Blutgerinnsel. Dieses Gerinnsel ist kein Hindernis, sondern ein wichtiger erster Baustein: Es enthält Wachstumsfaktoren, die Stammzellen und Knochenzellen anlocken. Gleichzeitig hält die sogenannte Primärstabilität das Implantat in seiner Position. Sie entsteht rein mechanisch durch die Reibung zwischen Implantat und Knochen beim Einschrauben. In den ersten drei Wochen nach der Implantation ist diese mechanische Verankerung die einzige verlässliche Stabilität.
Phase 2: Knochenaufbau und Übergang zur Sekundärstabilität
Ab dem dritten bis siebten Tag wandern Osteoblasten, also knochenbildende Zellen, an die Implantatoberfläche. Sie beginnen, neue Knochensubstanz direkt auf der strukturierten Titanoberfläche zu produzieren. Dieser Vorgang wird als Osseokonduktion bezeichnet: Die Oberfläche des Implantats dient als Leitstruktur, an der Knochenzellen entlangwachsen. Nach etwa drei Wochen zeigt sich ein kritischer Übergang. Die Primärstabilität nimmt kurzzeitig ab, da alter Knochen im Umbau abgebaut wird, bevor der neue Knochen ausreichend mineralisiert ist. Zahnmediziner nennen diesen Zeitraum die Stabilitätslücke. Moderne Implantatoberflächen mit spezieller Mikrostrukturierung sollen diesen Einbruch so gering wie möglich halten.
Phase 3: Remodellierung und dauerhafte Verankerung
Ab der vierten Woche übernimmt der neu gebildete, mineralisierte Knochen die Hauptlast der Stabilität. Dieser Zustand wird als Sekundärstabilität bezeichnet. Nach weiteren Wochen ist das Implantat vollständig von Knochen umschlossen. Die Remodellierungsphase dauert an, auch nachdem das Implantat prothetisch versorgt wurde. Der Knochen passt sich kontinuierlich an die einwirkenden Kaukräfte an, indem er seine Struktur optimiert. Dieser langfristige Knochenumbau sichert die Verankerung über Jahrzehnte hinweg. Klinisch dokumentierte Erfolge über mehr als 30 Jahre belegen, dass ein vollständig osseointegriertes Implantat bei normaler Belastung außerordentlich langlebig ist.
Materialien und Oberflächenbehandlung
Nicht jedes Material eignet sich für die Osseointegration. Entscheidend ist die Biokompatibilität, also die Verträglichkeit mit lebendem Gewebe. Das am häufigsten eingesetzte Material ist Titan der Reinheitsstufe 4 oder die Titanlegierung Ti-6Al-4V. Titan bildet spontan eine stabile Oxidschicht auf seiner Oberfläche. Diese Schicht ist chemisch inert, also reaktionsträge, aber gleichzeitig osteophil, also knochenfreundlich. Knochenzellen haften an ihr an und beginnen die Mineralisation.
Die Oberflächenbehandlung des Implantats spielt eine mindestens genauso wichtige Rolle wie das Material selbst. Eine glatte Oberfläche bietet wenig Angriffsfläche für Knochenzellen. Rauhere, sandgestrahlte oder säuregeätzte Oberflächen vergrößern die effektive Kontaktfläche erheblich und beschleunigen die Einwachsung. Zusätzlich werden heute Oberflächen mit Hydrophilie, also Wasserbenetzbarkeit, ausgestattet. Hydrophile Implantatoberflächen werden von Blut und Gewebeflüssigkeit schneller benetzt, was die biologischen Heilungsreaktionen früher in Gang setzt.
Titan oder Zirkon: Was integriert sich besser?
Zirkonoxid hat sich als metallfreie Alternative zu Titan etabliert. Klinische Studien zeigen, dass Zirkonimplantate eine vergleichbare Osseointegration wie Titanimplantate erreichen können. Ein praktischer Vorteil ist die geringere bakterielle Anlagerung auf Zirkonoberflächen in der frühen Heilungsphase, was entzündliche Komplikationen im umliegenden Weichgewebe reduziert. Für Patienten mit Metallsensibilität oder ästhetischen Ansprüchen im Frontzahnbereich, wo das graue Titan bei dünnem Zahnfleisch durchschimmern kann, stellt Zirkon eine sinnvolle Option dar. Allerdings sind Langzeitdaten über 15 bis 20 Jahre für Zirkonimplantate noch seltener als für Titan.
Faktoren, die die Osseointegration beeinflussen
Die Osseointegration ist kein Automatismus. Mehrere lokale und allgemeine Faktoren entscheiden darüber, ob der Prozess erfolgreich verläuft oder scheitert.
Zu den lokalen Faktoren gehören vor allem die Knochenqualität und das Knochenvolumen am Implantationsort. Der Kieferknochen wird nach der Einteilung von Lekholm und Zarb in vier Qualitätsstufen unterteilt. Dichter Knochen vom Typ 1 erlaubt eine hohe Primärstabilität und heilt schnell. Poröser Knochen vom Typ 4, wie er häufig im hinteren Oberkiefer vorkommt, bietet weniger Widerstand beim Einschrauben und benötigt längere Einheilungszeiten. Auch die Erwärmung des Knochens während der Bohrung ist kritisch: Überschreitet die lokale Temperatur 47 Grad Celsius, kommt es zu einer Schädigung der Knochenzellen. Statt Osseointegration bildet sich eine Bindegewebskapsel, die das Implantat umschließt, ohne es knöchern zu verankern. Daher sind kühlendes Spülwasser und niedrige Bohrgeschwindigkeiten keine Routinemaßnahme, sondern biologische Notwendigkeit.
Zu den allgemeinen Faktoren zählen das Alter des Patienten, systemische Erkrankungen und Lebensgewohnheiten. Mit zunehmendem Alter verlangsamt sich die Zellregeneration, was die Heilungszeit verlängert, ohne den grundsätzlichen Erfolg zu gefährden. Erkrankungen wie unkontrollierter Diabetes mellitus oder Osteoporose beeinflussen die Knochenqualität und die Durchblutung. Rauchen gilt als einer der am besten belegten Risikofaktoren. Nikotin verengt die Blutgefäße, vermindert die Sauerstoffversorgung des Gewebes und erhöht die Konzentration toxischer Substanzen in der Mundschleimhaut. Die Misserfolgsrate bei Implantaten bei Rauchern liegt klinischen Studien zufolge deutlich über der Rate bei Nichtrauchern.
Welche Medikamente gefährden die Osseointegration?
Bisphosphonate, eine Medikamentenklasse zur Behandlung von Osteoporose und bestimmten Krebserkrankungen, stellen eine besondere Herausforderung dar. Sie hemmen den Knochenabbau, aber auch den Knochenumbau. Da die Osseointegration auf einem aktiven Remodellierungsprozess beruht, kann die Einnahme von Bisphosphonaten zu einer seltenen, aber schwerwiegenden Komplikation führen: der Kiefernekrose, also dem Absterben von Kieferknochengewebe. Patienten unter Bisphosphonat-Therapie müssen vor einer Implantation eine ausführliche Risikoabwägung mit ihrem Zahnarzt und dem behandelnden Facharzt vornehmen. Kortikosteroide und bestimmte Immunsuppressiva können die Knochenheilung ebenfalls verlangsamen und erfordern eine individuelle Planung.
Einheilungszeiten und Belastungsprotokoll
Die Dauer bis zur vollständigen Osseointegration hängt von mehreren Variablen ab. Als Faustregel gilt: Im Unterkiefer ist die Einheilung nach drei bis vier Monaten abgeschlossen, im Oberkiefer dauert sie wegen der geringeren Knochendichte häufig vier bis sechs Monate. Diese Zeitangaben beziehen sich auf das konventionelle Belastungsprotokoll, bei dem das Implantat während der Einheilungsphase nicht oder nur vorübergehend mit einer provisorischen Versorgung belastet wird.
Daneben haben sich Sofortbelastungskonzepte etabliert. Bei ausreichender Primärstabilität und geeigneter Knochenstruktur kann ein Implantat noch am Tag der Einbringung oder innerhalb der ersten 24 Stunden mit einer provisorischen Krone versorgt werden. Die Sofortbelastung verkürzt die Behandlungsdauer erheblich und verbessert die Patientenzufriedenheit. Voraussetzung ist ein erfahrener Implantologe, der die Primärstabilität exakt einschätzen kann. Wird das Implantat unter zu hoher oder falscher Belastung gehalten, kann dies die Osseointegration stören und zu einem Misserfolg führen.
Osseointegration über den Kieferknochen hinaus
Das Prinzip der Osseointegration beschränkt sich nicht auf die Zahnmedizin. Seit den 1990er Jahren wird es auch in der Orthopädie und Prothetik genutzt. Titanpfosten, die durch die Haut nach außen geführt werden, ermöglichen die direkte Befestigung von Arm- und Beinprothesen am Skelett. Diese sogenannten perkutanen Implantate bieten Prothesenträgern eine stabilere Verankerung als herkömmliche Schaftprothesen und verbessern das Körpergefühl deutlich. Auch in der Gesichts- und Kieferchirurgie kommt die Osseointegration zum Einsatz, etwa bei der Verankerung von Gesichtsepithesen oder nach Kieferresektionen infolge von Tumoroperationen.
Typische Komplikationen und wie sie sich vermeiden lassen
Trotz aller Fortschritte kann die Osseointegration scheitern. Der häufigste Grund ist die Periimplantitis, eine bakterielle Entzündung des Gewebes rund um das Implantat. Sie schreitet ohne Behandlung fort und führt zu Knochenschwund, der die Implantatverankerung von innen unterhöhlt. Konsequente Mundhygiene und regelmäßige professionelle Reinigung sind der wirksamste Schutz.
Ein weiterer häufiger Fehler liegt in der chirurgischen Technik. Zu rasches Eindrehen des Implantats, mangelhafte Kühlung oder eine Kontamination des Implantatbetts durch Knochenfragmente oder Bakterien können die Osseointegration von Beginn an gefährden. Auch eine zu frühe oder zu starke Belastung in der kritischen Stabilitätslücke zwischen der zweiten und vierten Woche kann die Integration unterbrechen. Patienten sollten deshalb die Nachsorgetermine gewissenhaft wahrnehmen und den Zahnarzt umgehend informieren, wenn Schmerzen, Schwellungen oder ein Wackeln des Implantats auftreten.
Kernfakten im Überblick
| Aspekt | Wesentliches |
|---|---|
| Definition | Direkter, lichtmikroskopisch nachweisbarer Verbund zwischen lebendem Knochen und Implantatoberfläche ohne Bindegewebsschicht |
| Dauer | 3 bis 4 Monate im Unterkiefer, 4 bis 6 Monate im Oberkiefer beim konventionellen Protokoll |
| Hauptmaterial | Titan bildet eine osteokonduktive Oxidschicht; Zirkonoxid als metallfreie Alternative mit vergleichbarer Integrationsrate |
| Risikofaktoren | Rauchen, unkontrollierter Diabetes, Bisphosphonat-Therapie, schlechte Knochenqualität (Typ III/IV), mangelhafte Mundhygiene |
| Erfolgskontrolle | Röntgenbild ohne dunklen Spalt, heller Klopfklang, Resonanzfrequenzanalyse für numerische Stabilitätsmessung |
Fazit
Die Osseointegration ist weit mehr als ein technischer Vorgang. Sie ist ein biologischer Dialog zwischen einem präzise gefertigten Implantat und dem lebenden Kieferknochen. Dieser Dialog gelingt, wenn Material, Oberflächenstruktur, chirurgische Technik und die individuelle Biologie des Patienten harmonieren. Wer als Patient die Faktoren kennt, die diesen Prozess fördern oder stören, kann durch seine Mitarbeit, ob durch Rauchverzicht, konsequente Mundhygiene oder das Einhalten von Nachsorgeterminen, den Erfolg aktiv mitgestalten. Auf Seiten des Zahnarztes erfordert die Osseointegration fundierte Planung, schonendes Operieren und eine ehrliche Risikoabwägung vor dem Eingriff. Sind diese Voraussetzungen erfüllt, gehört das Zahnimplantat zu den langlebigsten Behandlungslösungen in der modernen Zahnmedizin. Über drei Jahrzehnte klinische Erfahrung bestätigen das eindrucksvoll.
Häufig gestellte Fragen zum Thema „Osseointegration“
Kann ein Implantat nach vollständiger Osseointegration noch versagen?
Ja, und das wird von Patientinnen und Patienten häufig unterschätzt. Die vollständige Osseointegration bedeutet, dass das Implantat zum Zeitpunkt der prothetischen Versorgung fest verankert ist. Sie schützt jedoch nicht dauerhaft vor späteren Komplikationen. Die Periimplantitis, eine entzündliche Erkrankung des implantatumgebenden Knochens, ist die häufigste Ursache für einen Spätmisserfolg. Sie entwickelt sich schleichend, oft ohne ausgeprägte Schmerzen, und kann den Knochen rund um das Implantat über Monate abbauen. Regelmäßige Kontrolltermine beim Zahnarzt, mindestens einmal jährlich, und eine konsequente häusliche Reinigung um das Implantat sind deshalb keine optionale Maßnahme, sondern Bestandteil des langfristigen Behandlungskonzepts.
Wie unterscheidet sich die Einheilung im Ober- und Unterkiefer konkret?
Der Unterkiefer besitzt in der Regel eine höhere Knochendichte und einen größeren Anteil an kompakter Kortikalis. Das erleichtert die Primärstabilität beim Einschrauben des Implantats und beschleunigt die frühe Osseointegration. Im Oberkiefer, insbesondere in den Seitenregionen hinter dem Eckzahn, dominiert spongiöser, weniger dichter Knochen. Die Einheilung dauert dort entsprechend länger, und die Anforderungen an die chirurgische Präzision sind höher. Manchmal ist im Oberkiefer eine Sinusbodenelevation, also ein Aufbau des Kieferknochens im Bereich der Kieferhöhle, notwendig, bevor überhaupt ein Implantat gesetzt werden kann. Dieser Knochenaufbau verlängert die Gesamtbehandlungszeit um weitere Monate.
Warum reicht eine hohe Primärstabilität allein nicht für eine erfolgreiche Osseointegration aus?
Primärstabilität ist die rein mechanische Verankerung des Implantats im Knochen unmittelbar nach dem Einsetzen. Sie gibt dem Implantat halt, bis die biologische Integration begonnen hat, aber sie ist keine Garantie für eine dauerhafte Osseointegration. Wenn der Körper auf das Implantat mit einer anhaltenden Entzündungsreaktion antwortet, wenn das Implantat übermäßig belastet wird oder wenn die Blutversorgung des Knochens beeinträchtigt ist, kann die biologische Einheilung trotz guter Primärstabilität ausbleiben. Stattdessen bildet sich eine Bindegewebsschicht zwischen Knochen und Implantat, die keine stabile Verankerung ermöglicht. Das Implantat lockert sich und muss entfernt werden. Primärstabilität und Osseointegration sind deshalb zwei verschiedene Konzepte, die zusammenwirken müssen.
Gibt es Situationen, in denen eine Osseointegration von vornherein nicht angestrebt wird?
In der klassischen Zahnimplantologie ist die Osseointegration immer das Ziel. In anderen medizinischen Bereichen gibt es jedoch Implantate, die bewusst nicht mit dem Knochen verwachsen sollen, etwa bestimmte temporäre Schrauben in der Kieferorthopädie, sogenannte Minischrauben oder Miniimplantate. Sie dienen als Verankerungspunkt für kieferorthopädische Kräfte und werden nach Abschluss der Behandlung wieder entfernt. Eine vollständige Osseointegration würde das Entfernen erheblich erschweren. Das Implantatdesign, die Oberflächenbeschaffenheit und die Belastungssteuerung werden hier gezielt so gewählt, dass eine tiefe Einwachsung ausbleibt und die Entfernung ohne chirurgischen Aufwand möglich bleibt.
Wie beeinflusst die Ernährung nach der Implantation die Osseointegration?
Die Ernährung in den Wochen nach der Implantation hat einen direkten Einfluss auf die Heilungsqualität. Knochen benötigt für den Aufbau vor allem Kalzium, Phosphor, Vitamin D und Vitamin K2. Vitamin D fördert die Aufnahme von Kalzium im Darm und ist an der Regulation der Knochenzellen beteiligt. Ein Vitamin-D-Mangel, der in Mitteleuropa häufig vorkommt und oft unerkannt bleibt, kann die Knochenmineralisation verlangsamen. Umgekehrt begünstigt eine ausreichende Versorgung mit diesen Nährstoffen die Sekundärstabilität. Alkohol in größeren Mengen hemmt die Osteoblasten-Aktivität und sollte in den ersten Wochen nach dem Eingriff gemieden werden. Der behandelnde Zahnarzt oder Implantologe sollte diese ernährungsbezogenen Aspekte idealerweise in der Nachsorgeaufklärung ansprechen.
Weitere Informationen:
- Implantat setzen: Wie lange krank nach einer Zahnimplantation?
- Schwellung nach Zahnimplantat - Ursachen und Behandlung
- Essen nach Zahnimplantat: 10 hilfreiche Tipps
- Seit wann gibt es Zahnimplantate?
- Was sind schraubenlose Zahnimplantate?
- Effektiver Knochenaufbau im Kiefer: Schlüssel zur erfolgreichen Zahnimplantation
- Wie lange nach Zahnimplantat kein Sport?